各がんの診療内容
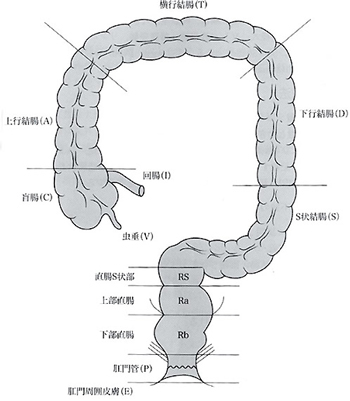
大腸は、結腸(虫垂、盲腸、上行結腸、横行結腸、下行結腸、S状結腸)、直腸(直腸S状部、上部直腸、下部直腸)、肛門と続く約2mの管で、右下腹部から時計回りにお腹の外周を一周して肛門へとつながっています(図)。
水分の吸収と便の貯留・排出などが主な機能です。とくに直腸は便の貯留と排出に非常に重要な役割を担っています。
大腸に発生するがんを大腸がんと言います。大腸の中で結腸(虫垂、盲腸、上行結腸、横行結腸、下行結腸、S状結腸)に発生すると結腸がん、直腸に発生すると直腸がんと言います。大腸がんの罹患率は増加傾向にあります。2019年では、罹患数が第1位になっております(図1)。
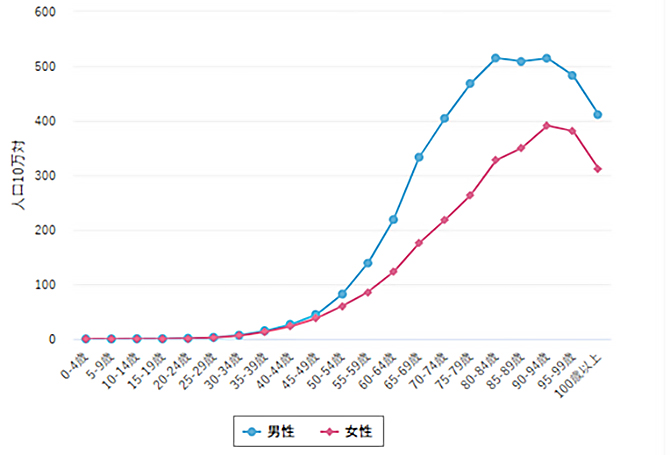
男性はおよそ10人に1人、女性はおよそ12人に1人が、一生のうちに大腸がんと診断されています。また、大腸がんは日本でも近年増加傾向です。40代から増加しはじめ、高齢になるほど高くなります(図2)。
図1/罹患数の多いがん(2019年)
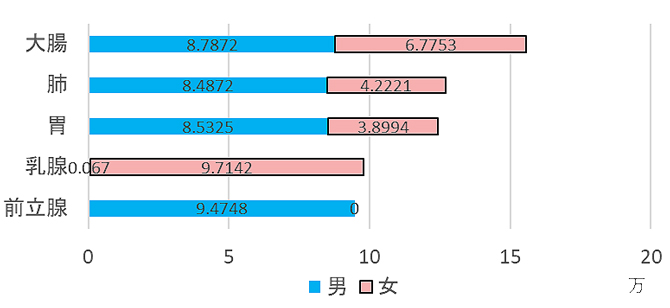
図2/年齢階級別罹患率【大腸 2019年】
大腸がんが小さいうちは、ほとんど症状がありません。がんが大きくなってくると、黒色便(便に血が混じる)、下血(肛門から出血する)、腸閉塞(腸がつまって便やおならがでなくなる)や腸穿孔などの症状がみられるようになります。
便中に微量の血液が含まれているかどうかを検出します。定期的に行われるスクリーニング検査として使用され、がんの早期発見に役立ちます。
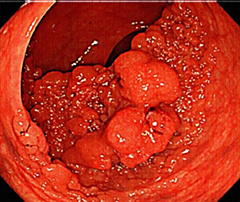
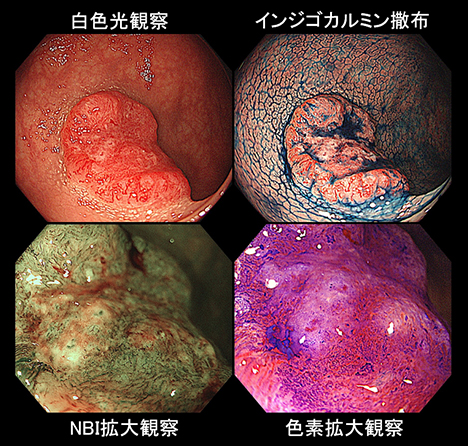
下剤の内服で大腸内をきれいに洗い流した後に、内視鏡を用いて大腸全体の内腔を観察します。病変(図3)が見つかれば、その組織の採取(生検検査)し診断を付けることができます。良性ポリープや早期がんなどの腫瘍を摘出し治療をすることもできます。
バリウムという特殊な液体を大腸に注入し、X線撮影を行います。大腸の形状や腫瘍の有無を観察することができます。
大腸がんが見つかったら、大腸以外の部位に転移を起こしてるかを確認するために行う検査で、リンパ節転移や遠隔臓器転移の有無により治療方針を決定します。
直腸がん(特に肛門近傍の下部直腸)の場合に手術前に行います。骨盤内の狭い空間にある直腸のがんとその周囲にある骨盤内臓器との位置関係を確認して、どこまで切除するべきであるかと術前治療(抗がん剤・放射線治療)を行うべきかを決めます。
図3
大腸がんは、大腸の腸管壁に発生した腫瘍が壁のどこまでの深さまで浸潤しているのか(深達度/図4)、がんのある腸管近傍の領域リンパ節に転移を認めるかどうか(リンパ節転移/図5)、他の遠隔の臓器に転移を来しているのか(遠隔転移/図6)の3つの因子で表1のようにステージ(進行度)が決まります。
図4
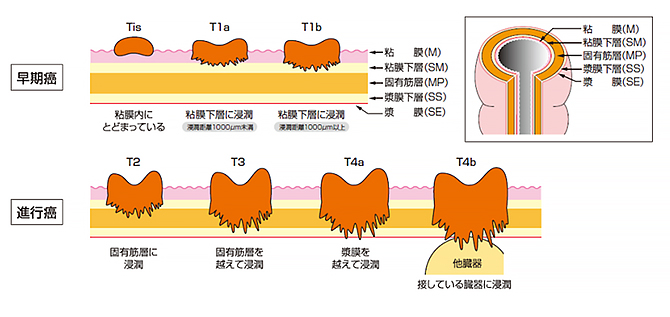
図5
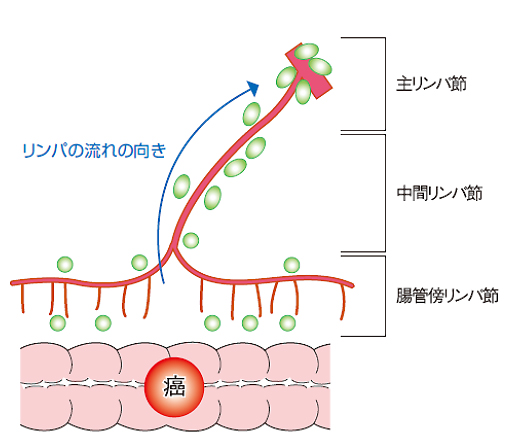
図6
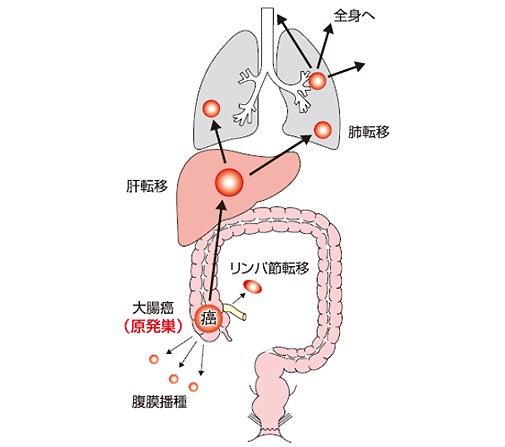
表1
| ステージ | |
| 0 | がんが粘膜の中にとどまっている。 |
| Ⅰ | がんが大腸の壁の筋層までにとどまっている。 |
| Ⅱ | がんが大腸の壁の筋層の外まで浸潤している。 |
| Ⅲ | 領域リンパ節転移がある。 |
| Ⅳ | 遠隔転移(肝転移、肺転移など)または腹膜播種がある。 |
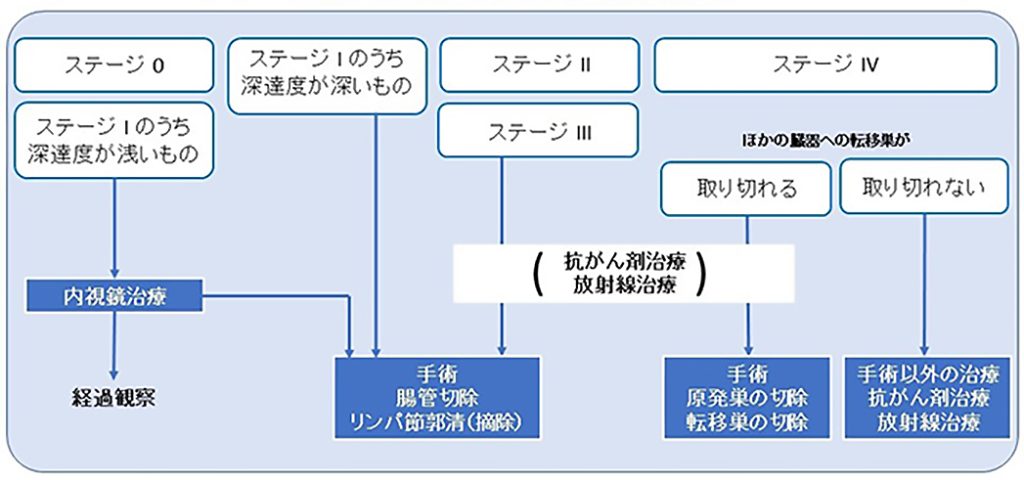
大腸がんは切除できれば、治癒が期待できる比較的予後の良いがんです。基本的には大腸癌治療ガイドライン(大腸癌研究会編、2022年版)に則った治療を行っていますが、図1のようにステージに応じて計画していきます。がんの根治性をより一層高めるために、術前抗がん剤治療を行い手術をする場合もあり、個々の患者さんの状態に応じて最適・最新の治療を提供しています。
図1 当院の大腸がんに対する治療方針
大腸内視鏡検査では、通常の白色光観察に加えて、色素内視鏡、NBI/BLIを用いた拡大内視鏡、超音波内視鏡などを使用し、大腸がんの存在診断、質的診断、深達度診断などを行うことで、最適な治療方針を決定します。
2cm以下の腺腫(良性腫瘍)や初期の大腸がんの場合、多くの症例で日帰り内視鏡治療(ポリペクトミー、内視鏡的粘膜切除術(EMR;endoscopic mucosal resection))が可能です。2cmを超える早期大腸がんなどの場合、内視鏡的粘膜下層剥離術(ESD;endoscopic submucosal dissection)での入院治療を行っています。
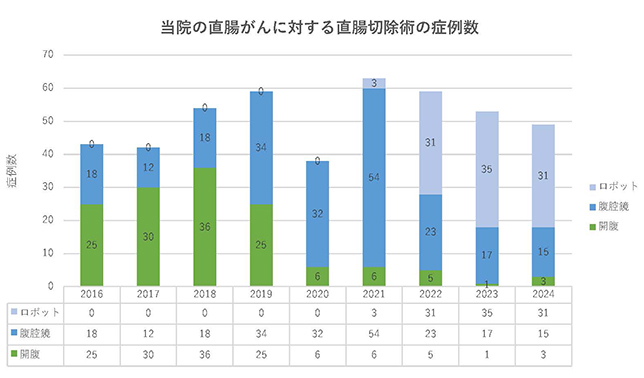
大腸がんに対する手術では、ロボット支援手術、腹腔鏡手術といった低侵襲(体への負担が少ない)手術を中心に行っています。特に、2021年からのロボット支援手術の導入で直腸がんに対する手術アプローチ法は変わり、より一層低侵襲な手術を提供できています(図2A)。
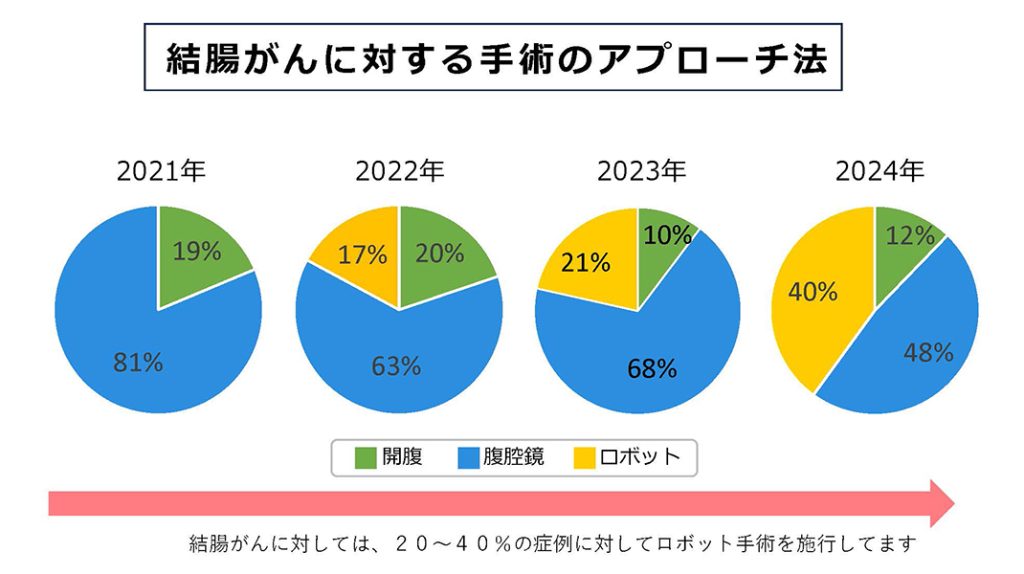
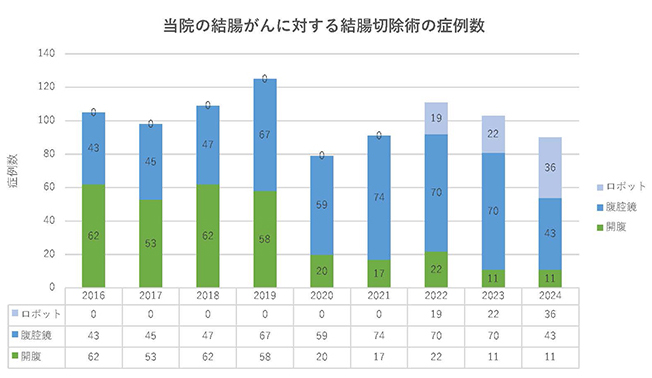
直腸がんに対するロボット支援手術は、肛門近傍のがんに対してもがんの根治性が担保し肛門温存することが可能です。また術後のQOL低下につながる術後合併症である排尿ならびに性機能障害の発症を低減することができています。また、ロボット手術は2022年4月から結腸がんに対しても保険収載されました。
当院でも2022年4月よりロボット支援下の結腸切除を導入して、腹腔鏡手術で難易度が高いとされる術式(結腸右半切除術・脾弯曲部切除術など)をロボット支援手術で施行しています(図2B)。詳細は下記の記事を参照ください。
大腸がんに対するロボット手術術後在院期間は結腸がん6日、直腸がん8~10日と設定したクリニカルパスを運用して、術後の離床・リハビリを積極的に行っております。当院の入院期間の平均は結腸がんで11.8日(全国平均15日)、直腸がんで11.9日(全国平均14日)であり、早い社会復帰が見込まれます。
図2A 直腸がんに対する手術のアプローチ法
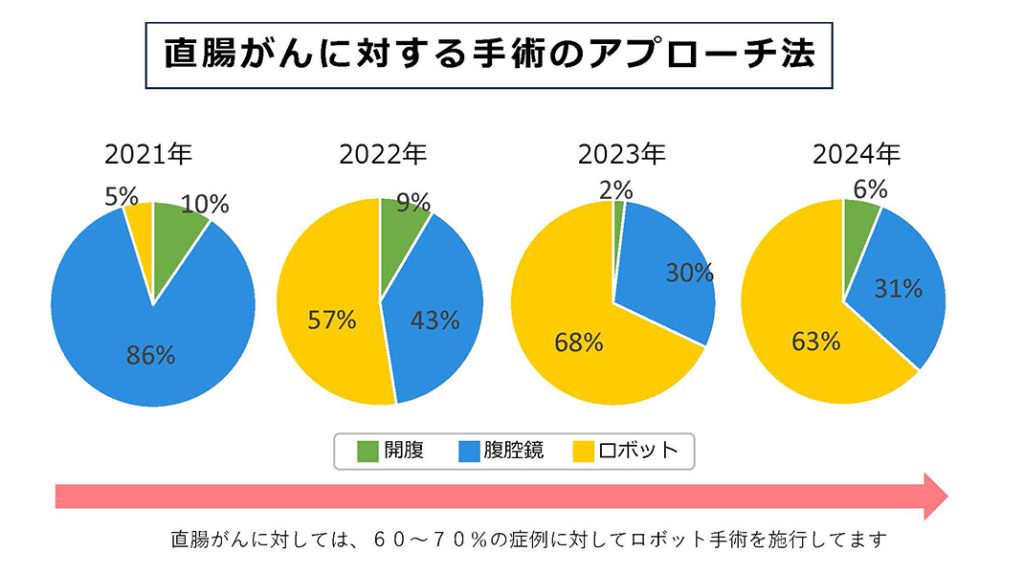
図2B 結腸がんに対する手術のアプローチ法
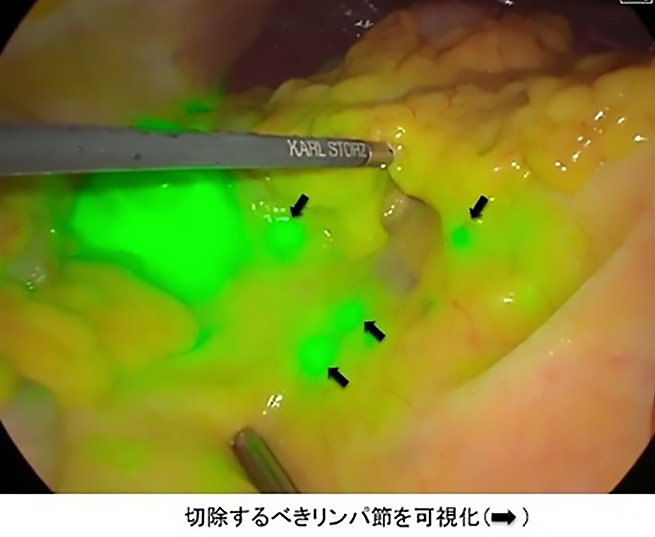
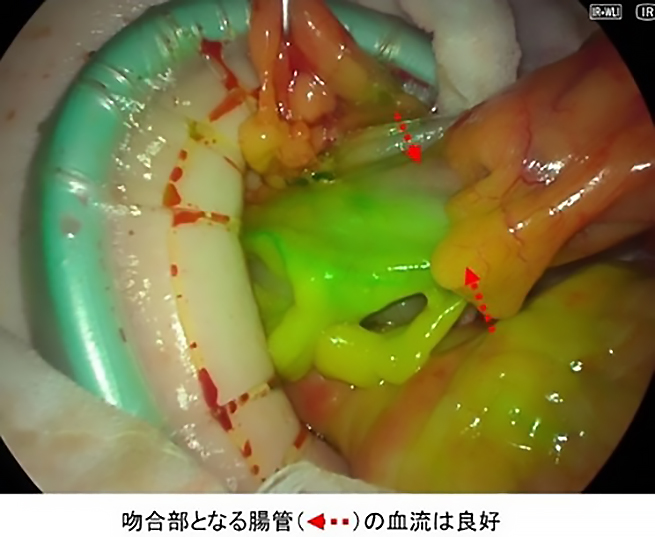
インドシアニングリーンの静脈注射・腫瘍近傍の大腸壁への局所注入を行い、腹腔鏡カメラで近赤外光観察を行うことで、血管やリンパ管・リンパ節を蛍光させ非侵襲的に観察することができます。当院では、その方法を用いて、吻合する腸管の血流評価やリンパ流観察を行っています(図3)。吻合部腸管の血流をより視覚的に評価することで術後の吻合部のトラブル(縫合不全)を減らすことや、術中にリンパ流観察を行うことで、より適切な範囲のリンパ節を切除することを目指しています。
図3
局所進行直腸がんに対する術前化学療法の施行、局所再発や肝転移、肺転移に対する抗がん剤や放射線治療を併用した集学的治療を施行することで、治療成績を上げています。さらに、泌尿器科や婦人科等の各科診療科と連携することで、切除限界の大腸がん症例に対しても骨盤内臓全摘術などの拡大手術を施行し根治切除を目指しています。
近年まで肛門に近い直腸がんに対しては、肛門も切除する「直腸切断術」が施行され、永久人工肛門となることを余儀なくされていました。最近では、今までであれば永久人工肛門となっていた肛門に近い直腸がんでも、一定の条件をみたせば、自分の肛門を温存できる超低位直腸切除術、ISR(括約筋間直腸切除術)を行っています。そのような手術にロボット支援手術は非常に有用です。
これらの手術では縫合不全を予防し、良好な肛門機能を温存するため一時的な人工肛門を造設しますが、術後経過に問題がないようであれば、術後約2~3か月を目途に一時的人工肛門を閉鎖する手術を行います。その後は、自分の肛門からの自然排便が可能となります。
大腸がんに対する化学療法は急速に進歩しています。特に分子標的薬の登場によってますますその治療成績は向上しました。当院でも基本的に大腸がん治療ガイドラインに準じた治療を行っています。手術で肉眼的に病巣を切除できた場合には、再発予防として術後補助化学療法を行っています。切除不能進行再発大腸がんの場合には、臨床腫瘍科と連携して点滴を中心とした治療を行っています。
直腸がん手術の補助療法として、切除困難症例の術前に行う場合があります。緩和的放射線療法として、がんによる症状を和らげる目的で行います。
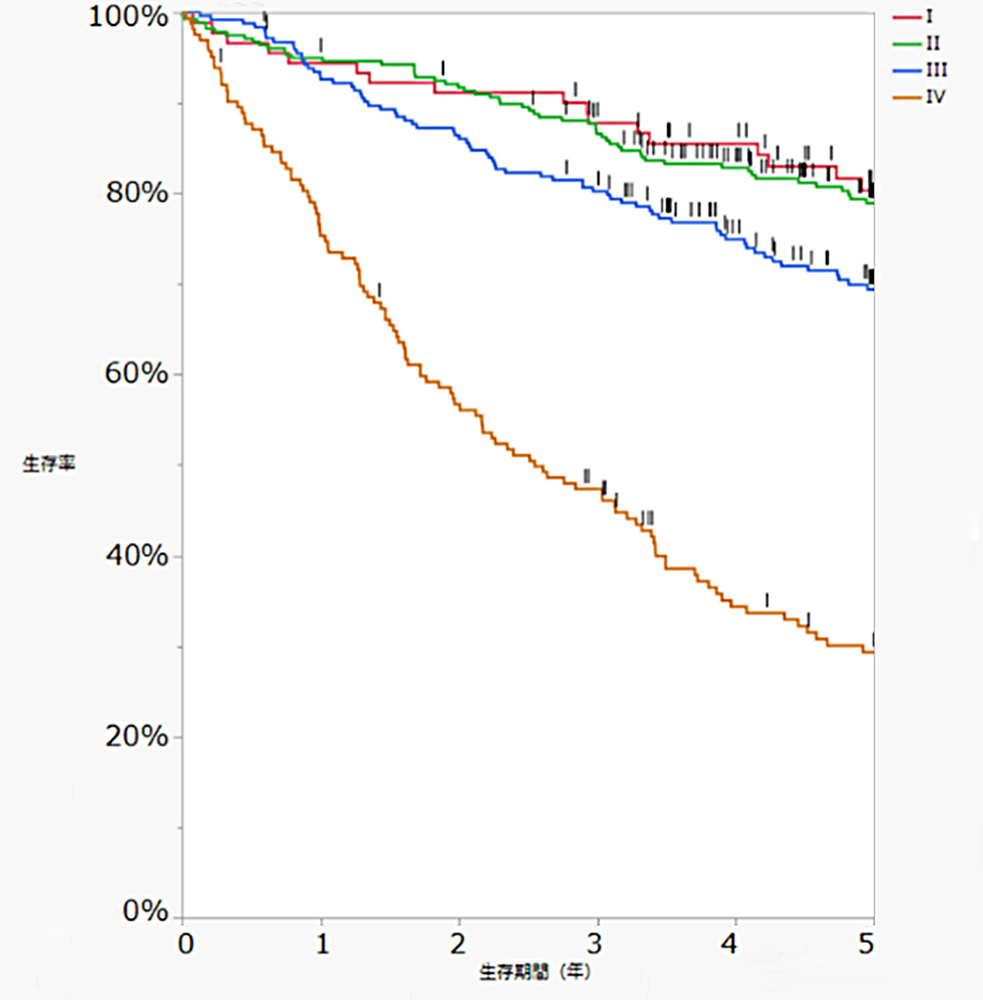
2009年~2019年に当院で大腸がんに対する大腸切除の手術を行った症例の長期成績です。高齢者の患者さんが多い当院では、他病死の転帰を取っている症例が少し多いと推測されるデータとなっています。
全生存曲線

近年、本邦においても食生活の欧米化に伴い大腸憩室炎を患う患者さんが増加しています。憩室炎は軽度であれば、絶食で腸管安静を行い、抗生物質の治療で軽快します。しかし、炎症の再燃を繰り返すと、慢性的な腹痛・血便・便通異常などの症状が持続し、膿瘍形成(おなかの中に膿がたまる)・穿通(大腸と尿を貯留している膀胱が交通し尿路感染を起こす)・腸管狭窄などの病態へと悪化し難治化していきます。そのようなケースは手術適応となります。
当院では可能な限り腹腔鏡手術で低侵襲な治療を提供しています。炎症が高度のケースは大腸切除の手術前に一時的な人工肛門を腹腔鏡手術で造設して、炎症が落ち着いてから大腸切除の手術を行うこともありますが、大腸切除後に人工肛門はなくし元のお尻から排便できるようになります。
リンチ症候群は、大腸、子宮、胃、卵巣、膵、腎盂・尿管、胆管、小腸、脳などの多臓器にがんを発症するリスクが高い遺伝性疾患です。大腸がんを発症した人の中には、リンチ症候群である人が1~3%含まれているとされています。当院は大腸がん患者さんからリンチ症候群の患者さんを拾い上げることを積極的に行っています。
臨床研究として大腸がん手術症例全例でリンチ症候群の原因となる蛋白質の免疫組織染色を用いた高精度のスクリーニングを行っております。さらに、そのスクリーニングで拾い上げられた症例に対してはゲノム診療科で専門医による遺伝カウンセリングの上、リンチ症候群の遺伝学的検査を行っています。さらに、リンチ症候群と診断された方には、多臓器にがんが発症するリスクが高いため、そのリスクの高いがんを早期発見するサーベイランスプログラムをゲノム診療科で提供しています。詳細は下記の記事を参照ください。
疑わないと診断されにくいリンチ症候群我々は、下記の研究グループに所属して大腸がんや大腸手術に関する臨床研究に参加しています。
大腸内視鏡検査では、通常の白色光観察に加えて、色素内視鏡、NBI/BLIを用いた拡大内視鏡、超音波内視鏡などを使用し、大腸がんの存在診断、質的診断、深達度診断などを行うことで、最適な治療方針を決定します。
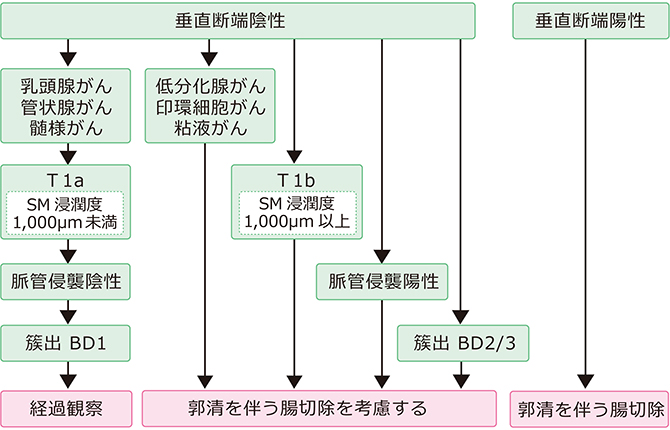
リンパ節転移の可能性がほとんどない早期大腸がんで、腫瘍が一括切除できる大きさと部位にある場合、内視鏡治療の適応となります(図1)。内視鏡切除後の組織学的評価(病理診断)で、一括切除された粘膜内癌(pTis癌)の場合は、リンパ節転移の可能性がほとんどありませんので、追加外科手術は原則不要とされています。粘膜下層浸潤癌(pT1癌)の場合は、病理学的因子を詳細に検討し、追加外科手術の必要性について検討する必要があります(図2)。(大腸癌治療ガイドライン医師用2019年版、大腸癌研究会)
図1)cTisがんまたはcT1がんの治療方針
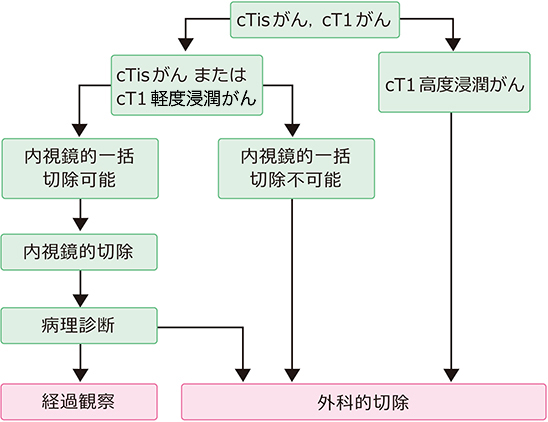
図2)内視鏡的切除後のpT1がんの治療方針
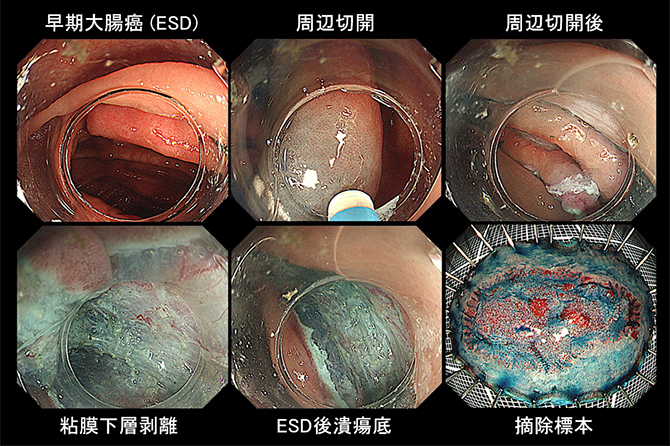
2cm以下の腺腫(良性腫瘍)や初期の大腸がんの場合、多くの症例で日帰り内視鏡治療(ポリペクトミー、内視鏡的粘膜切除術(EMR;endoscopic mucosal resection))が可能です。2cmを超える早期大腸癌や線維化を伴う早期癌などでは内視鏡的粘膜下層剥離術(ESD;endoscopic submucosal dissection)での入院治療を行っています。
一括切除率(病変が一括で切除された症例):97.9%
完全一括摘除率(病変が一括切除され、かつ切除断端が陰性の症例):94.9%
後出血率:0.3%
穿孔率:3.6%
PAGE TOP