各がんの診療内容
骨組織や筋肉・脂肪などの軟部組織に生じた腫瘍を総称した名称で、それぞれ良性と悪性に分類し、悪性腫瘍が骨組織や軟部組織に発生したものを肉腫と呼びます。
一方、悪性の骨軟部腫瘍の中には他の臓器(消化器や肺・腎など)のがんが転移して腫瘍を形成する場合があります。このような悪性腫瘍を転移性骨軟部腫瘍と言います。転移性骨腫瘍の場合、肉腫が転移することもあります。
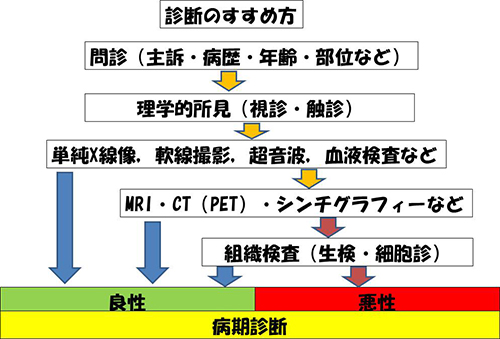
患者さんが来院され腫瘍の可能性がある場合の診療手順・診断の進め方の概略は以下のようになります。
骨軟部腫瘍の標準的治療法は手術です。良性では、患者さんが美容面や機能面の問題や痛み・しびれ等の症状がなければ様子を見るだけでも良いものもあります。しかし、悪性の可能性が少しでもあれば、診断を確認するためにも組織検査(生検・細胞診)が必要であり、結果悪性であれば手術を避けることは困難です。また、悪性でも悪性度が高い腫瘍や化学療法の効果が期待できる腫瘍では手術前に化学療法を行うこともあります。
骨表面の膜(骨膜)、軟骨、筋表面の膜(筋膜)などを腫瘍の浸潤を防ぐ組織(バリアー)と見なし、このバリアーで腫瘍を包むように切除する手術です(治癒的切除)。バリアーの無い部位では腫瘍からできるだけ離し正常組織(腫瘍辺縁からの距離を計算;○cm)を含めて切除します(○cm広範切除)。安全な切除縁で腫瘍を切除することが重要であり、術後再発率はほぼ5%程度になります。当科では、MRIやCT像を基にバリアーの存在を診断し綿密に手術計画を立て、3cm以上の広範切除獲得を基本としています。

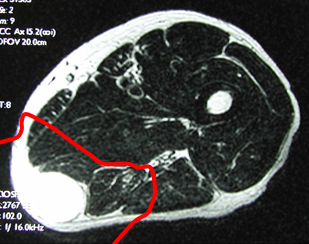
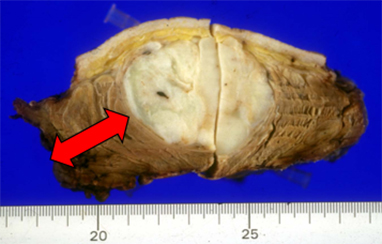
患肢温存のため、確実な腫瘍切除の後失われた組織をいかに再建するかが重要な課題になります。この目的のために、状況に応じ人工関節置換、神経・血管・骨表面に対する術中アルコール処理法、皮膚筋弁移植・遊離骨移植(腫瘍切除で皮膚に大きな欠損が生じた場合、背中やお腹、大腿部の皮膚・筋肉を血管と共に採取し欠損部を覆います;形成外科と連携)などを準備しています。
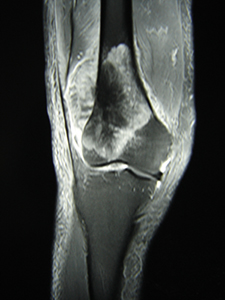
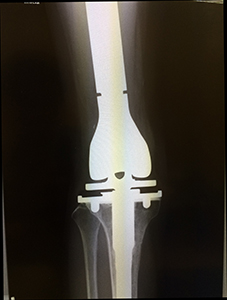
骨肉腫症例 人工関節置換術
安全な切除縁の確保ができない場合や、切除後様々な再建法を駆使しても機能的(有用な)手足とならないときに選択します。切断に同意が得られない患者さんには患肢温存を行わざるを得ませんが、再発の危険性を伴います。その場合は少しでも再発を予防するために放射線治療を追加します。
原則として点滴(基本的には静脈より行いますが、動脈より行う場合もあります)で行い、使用する抗がん剤には アドリアマイシン(ADM)・イフォマイド(IFM)、シスプラチン(CDDP)、メソトレキセート(MTX)、エンドキサン(CPM)、その他があり、いくつかの薬剤を組み合わせて使用します。
術前に化学療法を行う目的には、腫瘍を縮小させより安全に機能的な手足を残す、画像に写らないような小さな転移巣を早期から治療する、どの薬剤が有効かの判定に利用することです。 また、術後に化学療法を行う目的は転移の予防です。回数や期間は、年齢、疾患、化学療法の効果などを判断して決定しますが、目安としては4~6週に一度、全部で4回程度です。1回の入院期間は約3週間です。副作用には、白血球や血小板が減少する骨髄抑制、脱毛、吐気、食欲不振、腎・肝機能障害など様々なものがあります。
骨転移により骨折を起こしたり、骨折しそうなときにできるだけ早期に日常生活に戻れるよう髄内釘、人工関節、骨セメントなどで骨の補強をするなどの手術を行います。術後に放射線治療を追加する場合もあります。整形外科の治療は、あくまでも局所的な治療であるため、原発病巣の各がんの治療に準じた薬物療法などを実施してもらうことが大切です。
骨軟部肉腫の1年間での全国患者登録数は、軟部の肉腫が約1600例、骨の肉腫が約650例であり、非常にまれな悪性腫瘍です。当科では2008年~2014年軟部の肉腫約60例、骨の肉腫約35例の手術を行っています。悪性腫瘍を誤って良性と診断し単純切除すれば、周囲へ腫瘍細胞が散らばりその後の治療を困難にするため、一般の整形外科での治療が困難な場合が考えられます。したがって、発生頻度は少ないとは言え、決して無視は許されない病気であり、骨軟部腫瘍への意識を正しく持っていただき、継続する腫れやしこりが手や足、胸、背中、腰などにあれば、ぜひ検査を受けることをお勧めします。
PAGE TOP