各がんの診療内容
脳腫瘍は脳にできる腫瘍の総称です。頭蓋内にできるものは脳腫瘍といわれます。
脳腫瘍は大きく分けると良性脳腫瘍と悪性脳腫瘍に分類されます。良性脳腫瘍と言われるものは基本的に脳の外側に発生し、脳を圧迫することで症状が生じます。悪性脳腫瘍と言われるものは基本的に脳の中から発生し脳を圧迫します。
脳腫瘍の場合、良性腫瘍でも放置すると脳を圧迫して様々な症状が生じ、死に至りますので治療が必要です。
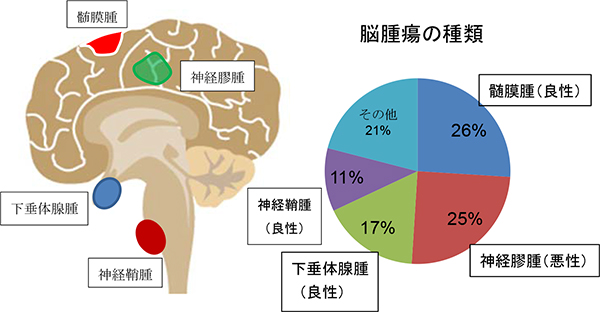
良性腫瘍で最も多いのは「髄膜腫」といわれるもので脳の周囲の膜から発生する腫瘍です。脳腫瘍の中でも最多です。次に多いのは下垂体腺腫です。ホルモン分泌異常や視力障害、視野障害で発症します。良性腫瘍の3番目に多いのは神経に発生する神経鞘腫です。耳の神経に良く発生し、難聴で見つかることが多いです。悪性腫瘍で最も多いのは「神経膠腫」といわれる腫瘍で脳の中から発生し脳を圧迫します。そのほか悪性腫瘍で多いのは多臓器のがんが脳に転移した転移性腫瘍です。そのほかには「胚細胞性腫瘍」という若年者に多い腫瘍もあります。
おもにMRI、CTで診断できます。髄膜腫や下垂体腺腫などの良性腫瘍は脳ドックなどで偶然見つかることも多いです。
最近はMRIの性能が向上し、特殊な撮影法をつかって腫瘍の悪性度などもある程度わかるようになりました。
良性腫瘍の3大腫瘍は 髄膜腫、下垂体腺腫、神経鞘腫です。良性腫瘍の場合には手術による摘出が基本です。ほとんどの良性腫瘍は薬が効きません。
下垂体腺腫は最近では内視鏡手術で鼻の穴から手術ができ、頭を切る必要がほとんどありません。下垂体腫瘍について詳しくは下垂体腺腫ページをごらんください。良性腫瘍は可能な限り全摘出をめざしますが神経や血管と腫瘍がからんでいて全摘出できないこともあります。その場合、腫瘍が大きくなるのを防ぐために放射線療法を行うこともあります。この場合の放射線療法はガンマナイフ、サイバーナイフ、ノバリスなどの特殊な放射線治療です。
下垂体腺腫ページへ悪性腫瘍は手術だけで完治は困難で抗がん剤や放射線治療を組み合わせます。悪性腫瘍のなかでも「神経膠腫」は脳の中にしみこむように発育するため手術での全摘出は難しく基本的に手術後に放射線治療や化学療法が必要です。
最近は腫瘍を摘出しやすくするために腫瘍を光らせる薬や手術中に脳波をとって手足を動かす神経を避けて腫瘍を摘出するなどの工夫を行い、後遺症を少なくしつつ腫瘍を多く摘出する方法がとられています。
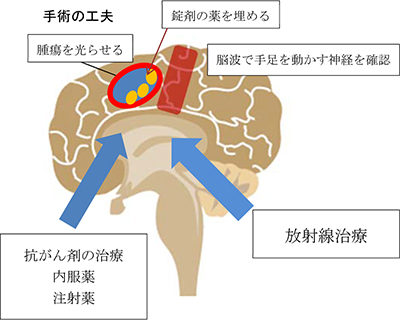
また、抗がん剤といえば以前は注射による抗がん剤しかありませんでしたが最近では手術中に腫瘍をとった部分に埋め込む抗がん剤や、内服薬の抗がん剤があります。
転移性腫瘍は放射線治療が有効なことが多くガンマナイフなどの放射線治療が行われますが、腫瘍が大きい場合などには手術で摘出します。
胚細胞性腫瘍は悪性腫瘍ですが抗がん剤が大変有効で抗がん剤と放射線治療で完治可能です。
当院ではナビゲーションシステム、神経内視鏡システム、蛍光顕微鏡、神経モニタリングシステムといった最新の手術機器を導入し、手術の安全性と治療成績向上に努めています。
車でいう「カーナビゲーション」のように、手術中に脳の中のどの場所をさわっているかが手術前に撮影したCTやMRI画像にリアルタイムに映し出されるシステムです。
特に腫瘍の手術で腫瘍の場所や腫瘍と正常脳の境界を見極めることができるため、手術の安全性と正確性が向上します。
特に下垂体腫瘍に役立ちます。鼻の孔からほとんどの下垂体腫瘍がこのシステムを用いて治療できます。また、水頭症の治療や、開頭手術でもこのシステムを使うことにより患者さんの体の負担を減らすことができます。
開頭で行う脳の血管手術(動脈瘤の手術など)や悪性腫瘍の手術で、病変や病変周囲の血管を光らせることにより血流の確認を行うことができたり、悪性腫瘍を光らせることにより周囲の正常の脳との境界をわかりやすくすることができます。
これにより手術の安全性と正確性が向上します。
手術中に神経の脳波を記録することにより手術中に神経が正常に機能しているかどうかを確認することができます。これにより手術の安全性が向上します。
PAGE TOP