尿膜管遺残症
尿膜管遺残症とは何ですか?
尿膜管とは、胎生期に形成された臍(へそ)と膀胱をつなぐ管が出生後に閉鎖退縮し、残存した線維筋性の索状組織のことです。内腔が閉塞退縮せず、管腔内に膿瘍(うみ)、のう胞、または悪性腫瘍が発生したものを尿膜管遺残症と呼びます。
小児の1.0~1.6%、成人の0.063~2.0%に見られます。乳幼児の場合、無症候性の尿膜管遺残症は自然消退が期待されるため、経過観察が推奨されます。
感染・疼痛を伴う、悪性腫瘍を強く疑う、サイズが大きい場合、根治的な治療が必要となります。
尿膜管の解剖
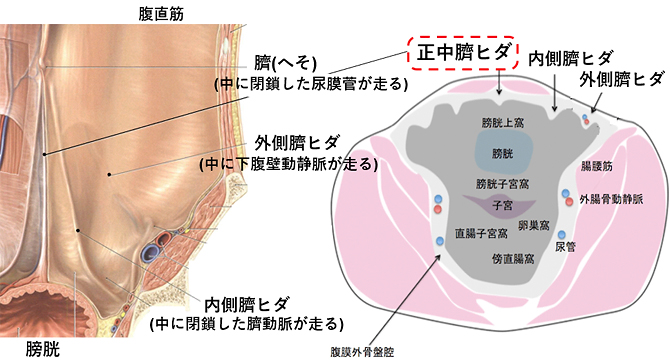
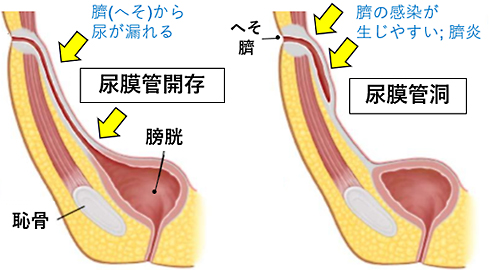
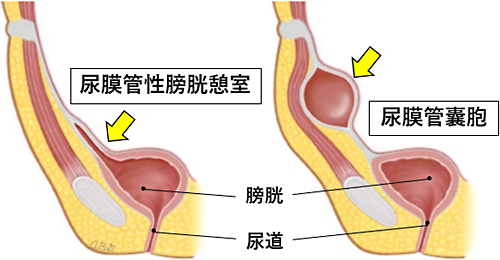
尿膜管遺残症の分類
形態学的な分類
Blichert-Toft の分類
―頻度―
尿膜管洞 /49%
尿膜管嚢胞/36%
尿膜管開存/15%
尿膜管遺残症の臨床症状は?
閉塞退縮していない尿膜管の管腔内に感染が生じ、弱い部位(脆弱部)を中心に症状が出現します。
臨床症状としては、臍部からの分泌物(臍からの排膿)、臍部の腫瘤や発赤、臍部痛、発熱、腹痛などで、臍の感染(臍炎)に伴う症状が主です。
膿瘍が穿破して汎発性腹膜炎を合併した症例、腸閉塞をきたし死亡した症例の報告もあります。
尿膜管遺残症の治療の考え方は?
感染性尿膜管疾患では、初期治療はドレナージ(排膿)と抗菌薬治療で行います。治療で症状が改善しても、一旦症候性となった尿膜管遺残症の多くは保存的なフォローのみでは再発をきたすことが多く、従来より根治術(=手術)の適応と考えられています。
手術のタイミングは、感染が十分に沈静化した後がよく(待機手術)、感染のコントロールが不良であれば、周術期合併症や術後再発のリスクが高くなります。
尿膜管遺残症の手術法は?
開腹手術
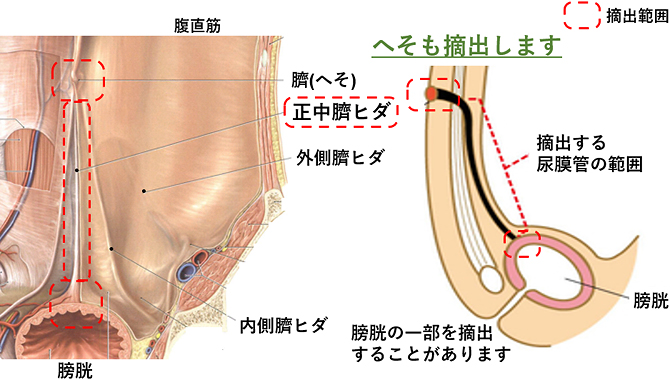
手術法では、以前は臍下から恥骨上までの下腹部正中を縦切開し、あるいは下腹部を横に切開して臍から膀胱の頂部までの尿膜管を剥離し、臍と膀胱の一部(頂部)を一緒に摘出する開腹術が一般的でした。
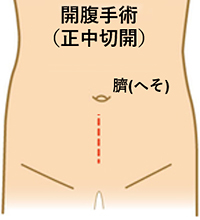
尿膜管遺残症の手術での摘出範囲
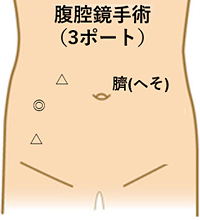
腹腔鏡手術
比較的若年者に好発する良性疾患であり、侵襲が少なく整容性の優れた腹腔鏡手術が広く施行されています。当院でも腹腔鏡手術を選択しています。
当科では右側腹部にポートを3本挿入。術者左手で正中臍ヒダを把持・牽引しながら術者右手の超音波凝固切開装置でそれらを周囲から剥離・切離し、臍と一塊に摘出。臍は最後に形成します。
腹腔鏡手術 vs 開腹手術
腹腔鏡手術のメリット
- 創が小さい
- 整容性が高い
- 手術侵襲が小さい
- 退院、社会復帰が早い
腹腔鏡手術のデメリット
- 腹腔内臓器の損傷、癒着の可能性
- 手術操作に制限がある(内膜臍ヒダが大きいと観察困難、腹膜縫合が困難など)
- 不完全切除の可能性








