各がんの診療内容
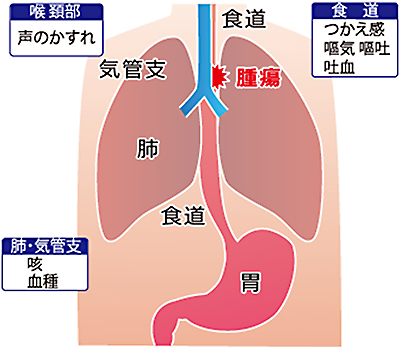
食道は、のどから胃袋までをつなぐ長さ20~25cmほどの筒状の臓器で、頸部・胸部・腹部の3領域にまたがっています。
食道がんは、60~70歳ぐらいのヘビースモーカーでお酒飲みの男性に多い病気です。
まわりの臓器に浸潤しやすく、リンパ節転移も起こしやすく拡がりやすい傾向があります。
進行すると、つかえ感や嘔気・嘔吐や食欲不振などの症状がでます。また、リンパ節転移により声がかすれたり、気管や肺への浸潤で咳や血痰が出ることもあります。
胃カメラで腫瘍を確認して、腫瘍細胞を採取して食道がんの診断を行います。また、バリウム検査で食道腫瘍の場所を確認したり、狭窄がないか確認します。CTやFDG-PETで腫瘍の深達度やリンパ節転移・肝転移・肺転移・骨転移などの有無を確認してStage分類を行います。
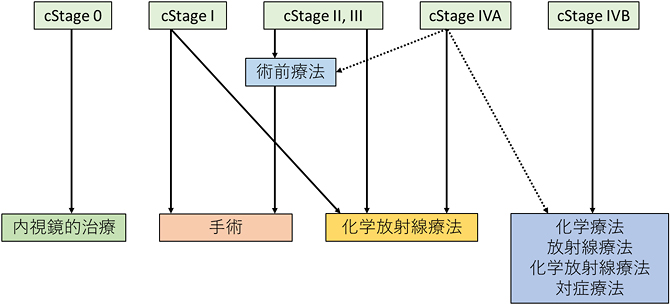
Stage0(腫瘍が粘膜内にとどまっている)と診断されれば、リンパ節転移の可能性がほとんどなく、胃カメラでの切除が可能です。後述する外科手術や化学放射線療法とくらべて負担が少なく、早期発見・早期治療が大事です。StageI~IIIという大部分の食道がんの治療は、手術を中心に組たてられます。StageII~IIIにおいては、手術の前に約2か月の化学療法(抗がん剤)を加えることで、治療成績が向上します。手術に耐える体力がない方は化学放射線療法も選択肢となります。どの治療法が適切か、担当医としっかり相談しましょう。stageIVと診断されれば、根治を目指すことは難しく、延命治療として化学療法か化学放射線療法を行います。
当院では、胃カメラの専門家である内視鏡内科と抗がん剤治療の専門家である臨床腫瘍科と放射線治療の専門家である放射線科と連携して、あらゆるStageの食道がんに対応しています。
初診時から手術までの期間は、3週間程度です。stageII~IIIで術前補助化学療法を行う場合は、3か月程度です。最初の1週間で、血液検査・心電図検査・心臓超音波検査・上部消化管内視鏡検査・下部消化管内視鏡検査・食道造影検査・胸腹部造影CT・FDG-PETを行い、手術適応や耐術能の評価を行います。周術期口腔ケアで肺炎合併症予防、栄養補助剤で免疫力・栄養状態の強化を行います。手術前日に入院となります。
食道がんの手術は、食道亜全摘術および頸部・胸部・腹部の3領域リンパ節郭清が基本です(図1)。以前は肋骨も切除するような開胸での食道亜全摘術が行われていましたが、近年、胸腔鏡下手術が急速に普及しており、創の縮小による疼痛の軽減や呼吸器合併症の低減が期待できます。当院でもほとんどの症例で腹臥位胸腔鏡・腹腔鏡下での食道亜全摘術を行っています(図2・3)。ハイビジョンでの拡大された鮮明な画像で、開胸手術よりも繊細で出血の少ない手術が可能となりました。
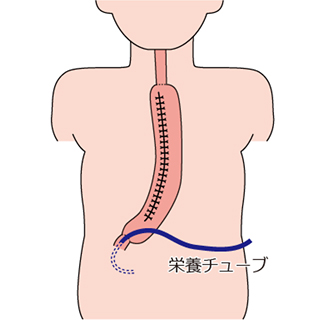
当院での再建は、細径胃管を用いた胸骨後経由を第一選択としています(図4)。術中ICG蛍光法による細径胃管の血流評価を行い、適切な位置で吻合を行い、縫合不全の低減に努めています。手術時には、術後の早期経腸栄養に備えて十二指腸瘻からの栄養チューブを留置します。また、術後合併症のインフォメーションとして胸腔ドレン・頸部ドレンを留置します。
図1
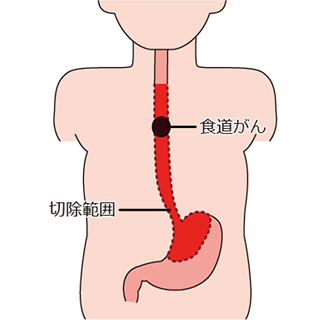
図2
図3
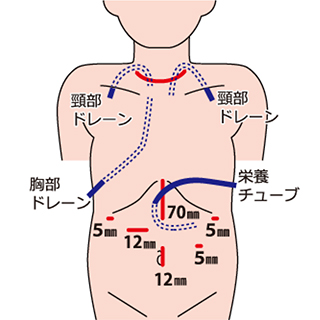
図4
標準的な胸腔鏡・腹腔鏡下食道亜全摘術の場合は、手術時間は約8時間で、輸血をしないことがほとんどです。手術当日は、ICUで人工呼吸管理を行いますが、手術翌日には人工呼吸器から離脱して、積極的に離床・リハビリを開始します。また、栄養チューブからの早期経腸栄養を開始します。手術後7日目に経口摂取を開始しています。手術時に留置した胸腔ドレン・頸部ドレンは、1週間以内に適宜抜去しています。入院期間は当院平均17.7日であり、全国平均(29日)と比べ短く、早い社会復帰が見込まれます。退院後は、1~2か月程度、経口摂取に加えて栄養チューブからの経腸栄養を併用して、体重減少の抑制に努めています。
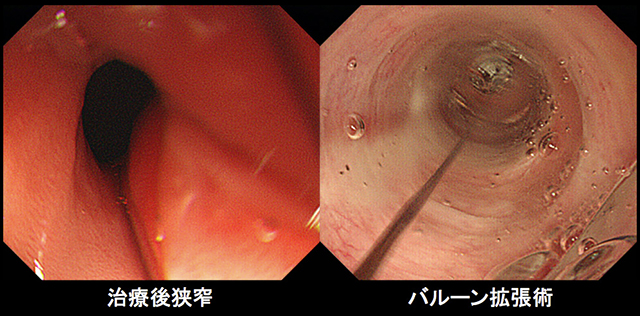
三大合併症は、縫合不全・反回神経麻痺・肺炎です。ただし退院時には、その危険はほぼ乗り越えた状態となっています。反回神経麻痺(嗄声や嚥下機能低下)を起こした場合でも、術後約半年でおおむね軽快します。また、術後1月ぐらい経ってから吻合部狭窄が出現することもあり、その際は内視鏡的バルン拡張術を複数回行う必要があります。
通常の白色光観察に加えて、ヨード染色による色素内視鏡、画像強調観察/拡大内視鏡、超音波内視鏡などを使用し、食道癌の存在診断、質的診断(生検による組織診断)、範囲診断、深達度診断などを行うことで、最適な治療方針を決定します。
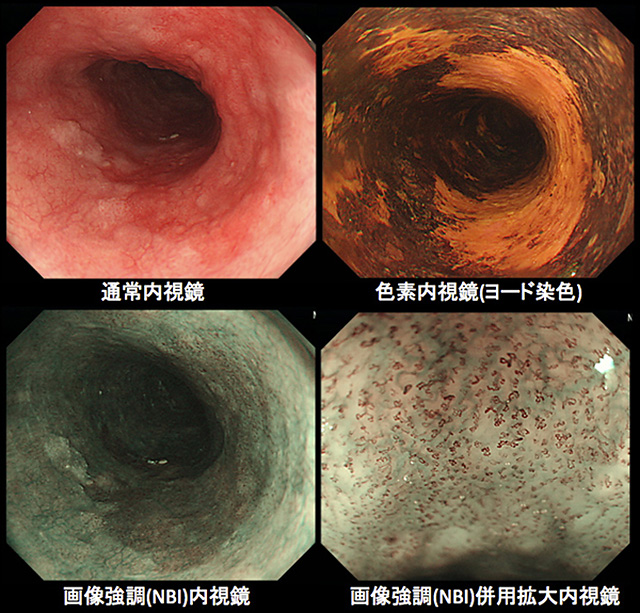
壁深達度が上皮内や粘膜固有層まで(T1a-EP/LPM)の病変では、リンパ節転移は極めて稀であり、内視鏡治療が適応となります。また、壁深達度が粘膜筋板に達するもの(T1a-MM)、粘膜下層に浸潤するもの(T1b-SM)に対しても内視鏡治療が可能ですが、リンパ節転移の可能性があり、全身状態に応じて内視鏡的治療の適応が検討されます。
また、内視鏡切除後の組織学的評価(病理診断)によって、経過観察もしくは外科手術や放射線化学療法など追加治療の必要性について検討します(食道癌診療ガイドライン2017年版、日本食道学会)。
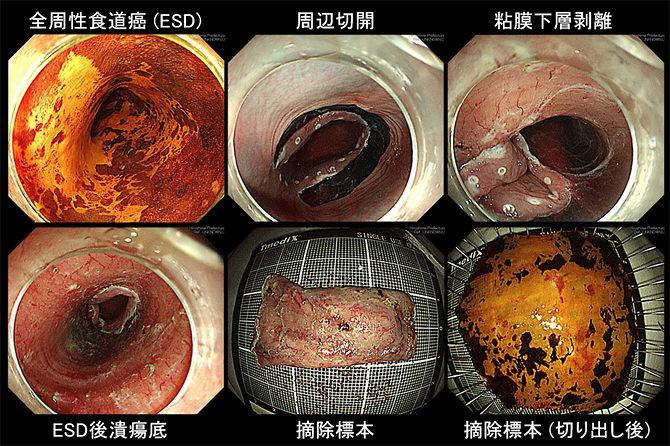
内視鏡的粘膜下層剥離術(ESD;Endoscopic Submucosal Dissection)を行うことで従来の治療法(内視鏡的粘膜切除術 EMR;Endoscopic Mucosal Resection)では切除困難であったサイズの大きい腫瘍や潰瘍瘢痕を伴う例などでも一括切除可能になりました。当院では全周性病変を含めた大きな食道がんに対しても、全身麻酔を併用して内視鏡切除を行っています。
食道粘膜3/4周性以上の広範囲切除例では粘膜治癒の過程で、狭窄が高頻度で起こります。ステロイド局所注射・内服やバルーン拡張術を行い、狭窄の予防・解除を行っています。
一括切除率(病変が一括で切除された症例):100%
完全一括摘除率(病変が一括切除され、かつ切除断端が陰性の症例):99.2%
後出血率:0%
穿孔率:0%
PAGE TOP