各がんの診療内容
肺は空気の通り道である気道と酸素と二酸化炭素を交換する肺胞により成り立っています。肺がんは気道または肺胞から発生し“無秩序に大きくなることにより生命を脅かすできもの”(悪性腫瘍)の総称です。肺がんになり易い年齢は50歳から増加しますが、図1のように多くは60歳以上です。肺がんは無秩序に大きくなり胸の中の臓器(胸膜、リンパ節、大血管、食道、心臓など)をこわすだけでなく、血流やリンパ流にのり遠くの臓器に移り(遠隔転移)その臓器でも大きくなり害を与えます。肺がんは脳、骨、肝臓などに転移し易く、運動麻痺、骨痛、肝機能異常などをきかっけに発見されることも少なくありません。原因として一番目に喫煙習慣があげられますが、最近は喫煙経験のない女性の肺がんも増加傾向にあります。喫煙者の中でも、特に喫煙指数(1日喫煙本数×喫煙年数)が400以上(例えば、20本/日で20年間以上)の人は肺がん発生の高危険群と言われています。肺がんはできる場所により肺門部型肺がんと肺野型肺がんに分けられます。肺門部型肺がんは太い気道の内側に発生するため、長く続く咳や血の混じった痰(血痰)などの症状があります。肺野型肺がんは細い気道や肺胞に発生するため、症状が出にくく健康診断時のレントゲン検査などにより偶然発見されます。気道や肺胞は痛みを感じないため大きくなるまで発見されないことも少なくありません。
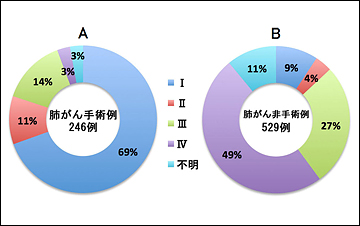
2007~2011年の5年間に当院において診療した肺がん患者の総数は775名(男性524名、女性251名、平均年齢70.8歳)でした(図1)。検査の結果から全患者の約34%が早期肺がんでしたが、残りの66%は進行肺がんと診断されました(図2)。775名中246名(全体の32%)が手術療法(外科的切除術)を受けました。手術を受けた患者のうち41名(手術患者の17%)は再発予防の抗がん剤投与による追加治療を受けました。残りの529名(68%)は、抗がん剤治療、放射線治療、緩和治療を単独または組み合わせて治療を行いました。手術療法を受けた患者と受けなかった患者の病期内訳を、それぞれ(図3)のA、Bに示しました。
図1 当院肺がん症例における年代別患者数(2007~2011年)
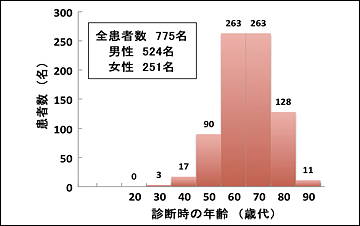
図2 当院肺がん全症例における病期内訳(2007~2011年)
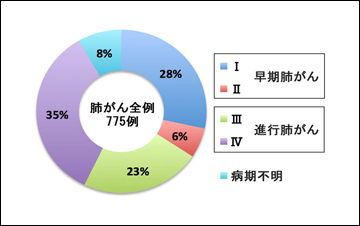
図3 当院肺がん症例における手術の有無別の病期内訳(2007~2011年)
血痰がある人や肺門部型肺がんが疑われる人は、先ず朝一番の痰を自分で採ってもらいその中にがん細胞が混ざってないか顕微鏡で調べます(喀痰細胞診検査)。この検査で異常があればさらに詳しい検査が必要になります。
肺がんが体にできた時に血中に増える物質(腫瘍マーカー)を測定します。代表的な腫瘍マーカーとしてCEAがあり、健康診断の検査項目に入っていることもあります。CEAは肺の腺がんが発生したときに上昇することが多い腫瘍マーカーですが、胃がんや大腸がんなどの代表的な腫瘍マーカーでもあります。さらに、肺炎などの良性疾患により増える人や元から腫瘍マーカーが高い人がいるため、腫瘍マーカーが高いだけでは体の中にがん(悪性腫瘍)ができているかどうかの判断はつきません。逆に、腫瘍マーカーが増えない肺がんもあります。
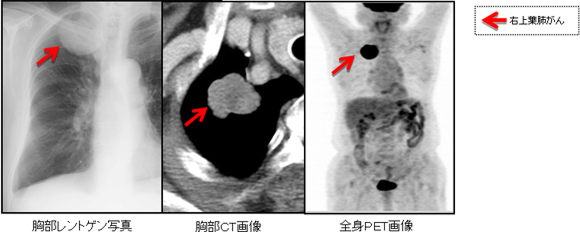
健康診断などの胸部レントゲン写真などで肺がんを疑わせるような陰影を指摘された場合は、外来通院で行える胸部コンピューター断層(胸部CT)検査や全身ポジトロンエミッション断層(全身PET)検査、頭部核磁気共鳴画像(頭部MRI)検査を行います。肺のできもの(腫瘍)の大きさ・形と肺以外の臓器(リンパ節、脳、骨、肝臓)の様子をみて、“肺がんかどうか”や他の臓器への転移の有無を診断します。これらの画像で肺がんが強く疑われると最終的な検査が必要になります。典型的肺がん症例の胸部レントゲン写真、胸部CT画像、全身PET画像を(図4)に示しました。
図4 右上葉肺がんの各種画像検査
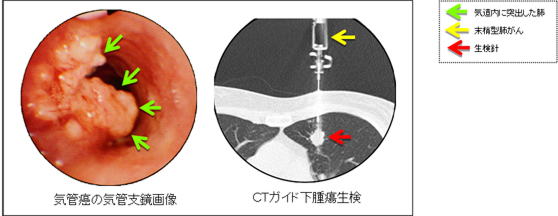
確定診断をするためには画像で見えるできもの(腫瘍または転移臓器)の一部(組織)を採ってきて顕微鏡で調べる必要があります。体の外側から組織を採る方法としては、気管支鏡検査、CTガイド下生検などがあります。気管支鏡検査は口から柔らかい管(気管支ファイバー)を気道に入れて体の内側から肺の組織を採る方法です。CTガイド下針生検は、CT画像で観ながら体の表面から針を刺し入れ肺または転移した臓器の腫瘍組織を採取する方法です。どちらの検査も体に負担があり合併症を起こす場合があるため3日間程度の入院が必要です。(図5)に肺門部肺がん(気管癌)の気管支鏡画像と末梢型肺がんのCTガイド下腫瘍生検画像を示しました。
図5 気管支鏡画像とCTガイド下生検画像
肺がんは大きく分けると小細胞肺がんとそれ以外の非小細胞肺がんに分けられます。小細胞肺がんは、胸の中のリンパ節や他の臓器に転移をし易いがんですが、抗がん剤治療や放射線治療がよく効きます。非小細胞肺がんはさらに、腺がん、扁平上皮がん、大細胞がんなどに分けられます。非小細胞肺がんは種類により効果のある抗がん剤が決まっており最善の治療を行うためには、腫瘍の組織を採取し顕微鏡で観察して種類を決定すること(病理学的診断)が必須です。
肺がんは、がんの大きさ(腫瘍径)、リンパ節への転移、多臓器への転移(遠隔転移)の3つの要素により進行具合(病期)がわかれ、その病期により治療法が決まります。一般に、腫瘍の最大径が7cm以下で、リンパ節転移が腫瘍のある肺の付け根までに留まり、遠隔転移のないものは一般に早期肺がんとして手術療法の良い対象となります。また、“小細胞肺がんか非小細胞肺がんか”により治療法が異なります。
小細胞肺がんの病期は、腫瘍がある側の肺と近くのリンパ節(胸の中または腫瘍がある側の首の根本のリンパ節)までに転移がとどまる限局型と、胸の外の臓器(脳、骨・骨髄、副腎、肝臓など)まで転移した進展型に分けられます。限局型は一般に、抗がん剤治療と胸部への放射線治療の併用療法が行われます。進展型は、抗がん剤治療が主な治療となりますが、脳転移や骨折の危険があるような骨転移に対しては局所的な放射線治療を加えることもあります。
これまでの知見から、もとの腫瘍の大きさ(腫瘍径)が7cm以下で、もとの腫瘍がある側だけにリンパ節転移が限局し、他の臓器への転移がないと診断された非小細胞肺がんは、手術療法(外科的切除術)のよい対象です。しかし、重篤な併存疾患(重症の慢性肺気腫は肺線維症、重篤な心疾患、他のがんなど)を持つ患者や本人が手術を希望しない患者は外科的治療を行わず代替治療を選ぶことがあります。腫瘍径が7cmより大きい、もとの腫瘍がある反対側にリンパ節転移がある、他の臓器に転移があると診断される進行肺がんは、主に抗がん剤治療と放射線治療が行われます。近年の肺がんの抗がん剤における著しい進歩のひとつに分子標的治療薬の臨床応用があります。この治療は病理学的診断に使用した腫瘍組織の遺伝子を調べることにより前もって70~80%の確率で分子標的薬の効果予測が可能です。
肺がんの発生する気道や肺胞は痛みを感じないため大きくなるまで発見されないことも少なくありません。そのため受診時には呼吸器症状がなくても、体重が減り食欲もなく外科的治療や内科的治療を受ける体力が無くなっている人がいます。また、高齢などの理由で負担のかかる肺がんの治療を望まない人も含め、骨の痛みなどの肺がんのつらい症状や不安や恐怖などの精神的苦痛を前もって和らげ取り去る方法が緩和治療です。もちろん外科的治療や内科的治療を受けている人も緩和治療を平行して行います。
当院には肺がん診療に必要な呼吸器内科、呼吸器外科、臨床腫瘍科、放射線診断科、放射線治療科、臨床検査部、緩和ケア科など全て揃っています。新たな肺がんの症例や診断・治療が難しい肺がん症例は、週1回の肺がん症例検討会(肺がんキャンサーボード)において各科の専門的知識と経験をもとに、患者さん・家族の意見を取り入れて治療方針を決めています。また、当院ではできない検査(例えば、PET検査)や治療(例えば、重粒子線照射)も患者さん・家族の希望にそえるように、院外の施設への検査依頼や治療依頼を積極的に行っております。
当院での肺がん手術症例は年々増加の一途をたどっていますが、非小細胞癌の場合には通常はI期とII期(早期肺がん)とIIIA期の一部(進行肺がん)が、小細胞癌の場合はI期などの極めて早期の場合が手術の対象となります。
当院の肺がん手術は基本的に胸腔鏡下手術による低侵襲手術であり、手術創も小さく早期回復が期待できます。平成23年度の肺がん手術症例は80例でしたが、そのうち77例が胸腔鏡下手術(96%)で、3例が開胸手術(4%)でした。
1.5cm程度と6~8cm程度の2箇所の創から胸の中に胸腔鏡(内視鏡)を挿入した後、モニターを観ながら(テレビの画面に胸の中が映し出されます)行う手術です。痛みの原因となる胸壁の筋肉・神経の損傷が少なく、術後の創部痛が開胸手術に比べはるかに軽減されます。体表の傷が小さい低侵襲手術ですから、早期離床が可能で早期退院が期待できます。
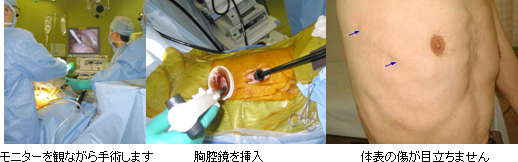
胸腔内の高度な癒着や手技的が困難と判断された症例に対しては、6~8cm程度の創を12~15cm程度に延長・拡大して開胸手術を選択します。
手術は腫瘍の占拠部位とその大きさで肺をとる範囲が異なりますが、術前に肺機能検査で術後の肺機能を予測した後、手術に耐えられるかどうかを判定して切除範囲(術式)を決定します。
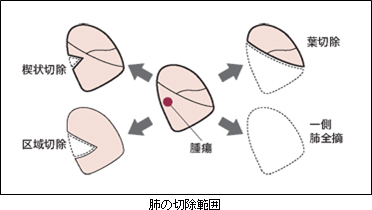
患者さんが切除に耐えられれば(手術後も十分な肺機能があるなら)、“必要にして十分な”切除は腫瘍のある肺葉の切除と周囲のリンパ節を摘出(リンパ節郭清)する術式で肺がんの標準的な手術とされています。
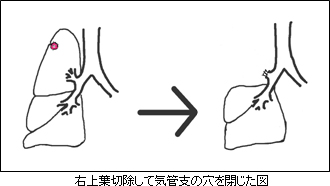
上の図は右上葉の肺がんに対して右上葉切除術を施行したところですが、気管支の穴は自動縫合器(金属のホッチキス:ステープラー)で閉じます。肺を取ったあとの空間は、残りの肺が少し膨らむのと、横隔膜があがって残りの肺全体が膨らみ移動してその空間を埋めます。
肺部分(楔状)切除術はスリガラス陰影を伴う高分化型の早期肺腺癌の場合や高齢の方で重度の肺気腫などで肺機能が十分でない場合に対しておこないます。また最近、画像診断の進歩とともに増えてきている1cm前後の小型の肺がんに対しては根治性を損なわない範囲で肺区域切除とリンパ節郭清の術式を選択することがあります。
腫瘍の進展状況によってはやむを得ず肺全摘術を選択せざるを得ないこともあります。
手術時間は、標準的な肺葉切除であれば約2~3時間、肺部分(楔状)切除であれば約1時間で、いずれも輸血をしないことがほとんどです。術後約7日間で退院できることを目標にしており、平均入院期間は約10~14日前後となっています。
肺切除をすれば、少なからず肺活量が減ることになりますが、肺葉切除であれば、ほぼ手術前に近い運動が可能で、ゴルフなどの軽い運動は問題ありません。ただし肺気腫などで手術前の肺機能が悪い方は、それに応じて運動制限が生じることがあります。さらに片側肺の全摘術を受けた場合には肺機能の低下により、手術のあと運動しにくい(息切れが生じる)人もあります。切りとる肺の大きさに応じて肺活量の低下は異なります。
平成10年度から平成23年度までの14年間の当院の肺がん手術症例は432例でしたが、14年間で術後30日以内の死亡例は1例(0.23%)のみで非常に良好な手術成績となっています(最新の日本呼吸器外科学会全国集計:術後30日以内の死亡率0.4%)。
さらに肺がん外科切除例の全国集計による病理学的別5年生存率の統計(J Thorac Oncol 2008; 3: 46-52より)によると、【1A期】83.9%、【1B期】66.3%、【2A期】61.0%、【2B期】47.4%、【3A期】32.8%、【3B期】29.6%、【4期】23.1%となっていますが、当院での平成23年度における肺がん外科切除例の病理学的別5年生存率(平成18年度の手術症例の多くは1期で手術)は、【1A期】85%、【1B期】66.7%と他の施設と違いはなく良好な結果が得られています。
当院では肺がん術後(特に非小細胞癌IA期)の診療におきまして地域かかりつけ医の先生と連携して安全で質の高い医療を提供するために役割を分担しております。現在の病気の状態や治療方針などの情報やその診療計画につきましては広島県地域保健対策協議会・肺がん医療連携推進特別委員会により作られた「わたしの手帳」に記載して患者さんにお渡ししておりますので、術後はかかりつけ医との連携パスを活用して再発や転移に関する経過観察させていただければ幸いです。
肺がんに対する治療は、がんの生物学的な特徴や、放射線療法や化学療法への反応から、非小細胞肺がんと小細胞肺がんに大きく分けられます。抗がん剤治療は、以下の3つの状況で行います。術後に再発を防ぐ目的で行う場合(術後補助療法)、局所病変に対し手術で根治が難しい場合に放射線と併用して行う場合(化学放射線療法)、再発や転移がみられる状況に対し進行を抑えたり、がんによる症状を和らげるために行う場合があります。ここ数年の間に、肺がんの分野では治療効果の高い薬剤が次々に登場し、また副作用に対する治療も進歩したため、がんの治療を外来で受けながら自宅で生活を続けていくことが多くなりました。当院では、最新の治療を患者さんに安心して受けて頂くため、臨床腫瘍科の専任の医師が、毎日外来での診療にあたっています。さらに、専任の看護師、薬剤師、緩和ケアチーム(緩和ケア専門医、がん疼痛緩和認定看護師など)が、協力体制をとり患者さんの身体的・精神的なサポートを行っています。当院外来で肺がんの化学療法を行ったのべ件数は、2009年491件、2010年473件、2011年582件でした。
非小細胞肺がんの抗がん剤治療には、殺細胞性抗がん剤を用いた化学療法と、がん細胞の生存・増殖に関わる物質を選択的に抑える分子標的薬を用いた分子標的治療があります。化学療法を初回治療として開始する場合、プラチナ製剤(シスプラチン、カルボプラチン)と第3世代抗がん剤(ペメトレキセド、パクリタキセル、ドセタキセル、ゲムシタビン、ビノレルビン、塩酸イリノテカン、S1など)の2剤併用療法、さらに非扁平上皮癌の場合は、腫瘍の血管新生を促すVEGF(血管内皮増殖因子)の働きを阻害する分子標的薬であるベバシズマブを併用した3剤併用療法を行います。以前は、肺がんの化学療法は入院で多く行われていましたが、現在では副作用の管理の進歩もあり、外来で安全に続けることが可能となり、当院ではシスプラチンを含む併用療法なども外来で行っています。一方、分子標的薬である、EGFR(上皮成長因子受容体)を標的とした内服薬(ゲフィチニブ、エルロチニブ)やALK(未分化リンパ腫キナーゼ)融合蛋白を標的とした内服薬(クリゾチニブ)は、それぞれの標的に依存して増殖するがん細胞に特異的に作用することで、腫瘍の著明な縮小と進行抑制をもたらします(下図)。これらの薬剤により、一人ひとりのがんの特徴に合わせた「個別化治療」が可能となってきました。当院では、気管支鏡検査やCT下肺生検などによる肺がんの診断時に、得られたがん組織(細胞)に対してこれらの遺伝子について速やかに検索を行い、個々の患者さんに合わせた抗がん剤治療を選択しています。
全身転移をきたした肺がんに対するクリゾチニブ投与例(PET画像)
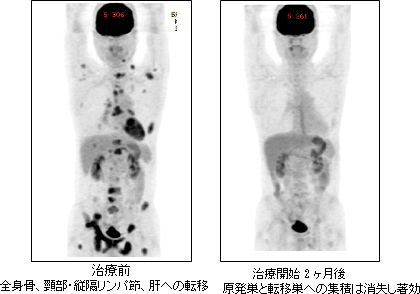
小細胞肺がんは進行が極めて早く、病巣が限られているようでもすでに全身に広がっていることがあるため、手術適応はI期に限り、術後には化学療法を追加します。その一方で、がんの分裂スピードが速いため化学療法や放射線療法がよく効き、約7~8割に縮小効果がみられます。がんが、片側の胸部に限られている場合(限局型)は化学療法に放射線療法を併用(化学放射線療法)して治療を行います。胸水の貯留や対側のリンパ節転移、遠隔転移を認める場合(進展型)は、化学療法のみ行います。化学療法は、プラチナ製剤(シスプラチン、カルボプラチン)とイリノテカンあるいはエトポシドの2剤併用療法を、3~4週間を1コースとして4~6コース行います。化学放射線療法を行う場合は、プラチナ製剤とエトポシドの併用療法に放射線治療を同時に、あるいは終了後に実施します。
肺がんの治療は、各病期に応じて推奨された治療法に基づいて行われます。当院では、外科的治療、放射線治療、抗がん剤治療、緩和ケアのうち、病期に関わらず個々の患者さんに適切な医療が提供できるよう、呼吸器内科、呼吸器外科、放射線診断・治療科、病理検査科、臨床腫瘍科からなる診療科カンファレンスを定期的に行い、診療方針を決定しています。また、当院では新たな抗がん剤治療の開発や、質の向上に努めており、以下のような臨床試験に参加しています。
臨床腫瘍科PAGE TOP