各がんの診療内容
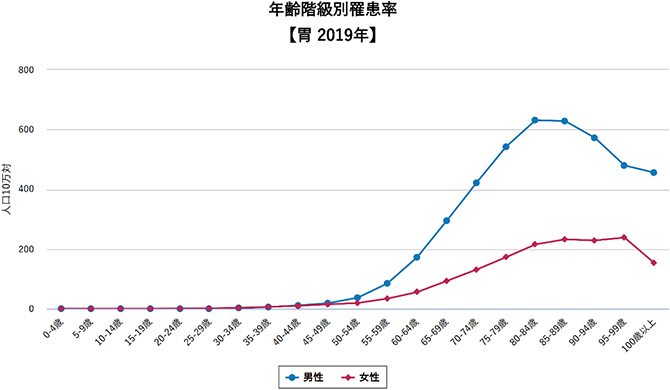
胃がんは胃粘膜より発生するがんで、ほとんどが腺がんです。日本では肺がん、大腸がんについで3番目に高い罹患率・死亡率となっています(2021年全国がん登録罹患データ・人口動態統計がん死亡データ)。その罹患率は40歳代後半以降に高くなりますが、近年、ヘリコバクター・ピロリ菌の除菌率の上昇や、検診での早期発見により罹患率・死亡率は男女とも大きく減ってきています。一方で、高齢患者や食道-胃近傍のがん(食道胃接合部がん)が増加していることが注目されています。
胃がんは早い段階では症状が出ることは少なく、かなり進行しても無症状の場合があります。特有の症状はなく、嘔気・嘔吐、食欲不振、胃もたれ感、腹部膨満感、上腹部痛、胸やけ、黒色便などの症状が出ることがあります。これらの症状は胃炎や胃潰瘍でも出現するため、検査しなければ確定診断はできません。
胃がんの診断にはX線診断(バリウム検査)、上部消化管内視鏡検査、超音波内視鏡(EUS)検査、CT、MRI、PET-CTなどが行われます。良性・悪性の診断には内視鏡で組織を採取(生検)し、病理医による組織診断により決定されます。胃がんの広がりを正確に評価するため、審査腹腔鏡という検査を行う場合もあります。
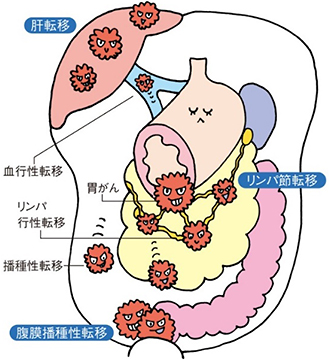
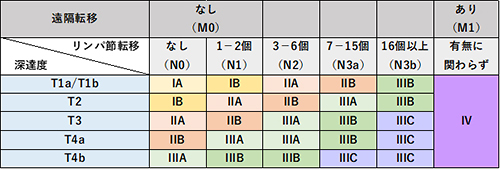
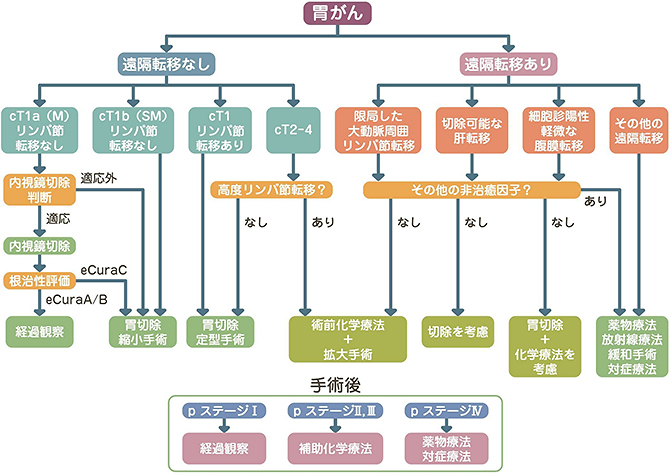
胃がんは胃の内側に飛び出すように成長するだけでなく、胃の壁に深く進んで成長し、壁を突き抜けると周囲の臓器(大腸や膵臓など)に広がったり、お腹全体にがん細胞が散らばったりします(腹膜播種)。また成長に伴って、がん細胞がリンパ管や血管に入り込み胃周辺のリンパ節や離れた臓器(肝臓や肺など)に広がっていきます(転移)。胃がんの進み具合は、この胃壁の深さと転移・腹膜播種の有無によって決まり、I-IVの4つの病期(Stage)に分けられます。

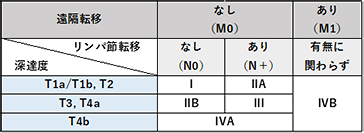
術後補助化学療法など、手術後の治療方針を判断するときなどに使用。
胃がんの治療は、内視鏡治療、手術、薬物療法(化学療法)の3つが中心であり、治療法は病期に基づいて決まります。
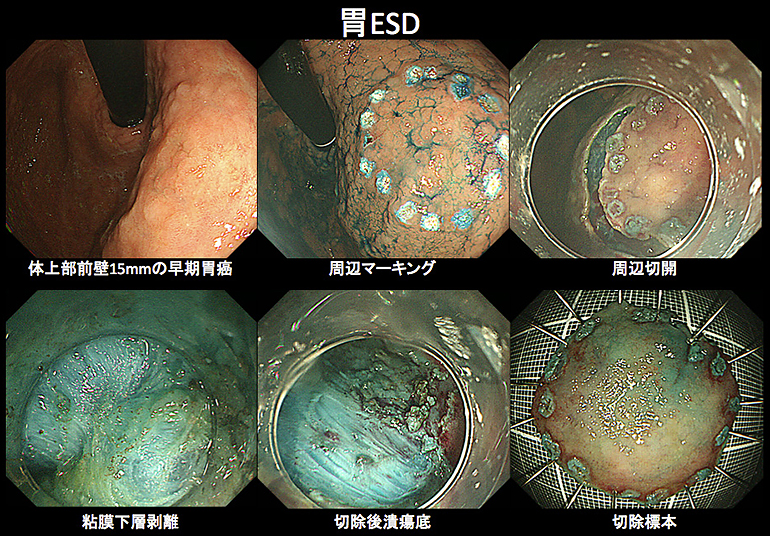
StageIAの内、内視鏡的切除適応病変に対してはEMR/ESDが可能であり、患者さんへの肉体的負担が少ないこと、胃の機能温存が出来ること、入院期間が短縮できることから日本では積極的に行われています。ESD(内視鏡的粘膜下層剥離術)では比較的大きな病変も一括切除できるようになり、内視鏡治療の適応拡大も検討されております。
遠隔転移のない手術可能症例に対しては外科手術が選択されます(詳細は外科治療のページ参照)。がんのある胃の切除と同時に、周囲のリンパ節を取り除くリンパ節郭清、食物の通り道を作り直す再建手術が行われます。がんの深さが浅くリンパ節転移を認めない症例には、郭清を一部省略することが可能です。
遠隔転移を認める症例でも、化学療法を行いながら根治切除を望めるチャンスがあれば、集学的治療の一環としての手術も行っています。StageIVでも、あきらめずに積極的に根治を目指しています。
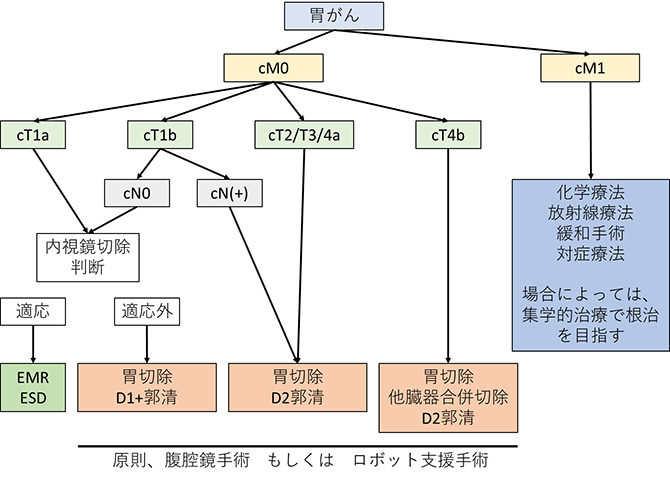
胃がんは欧米に少なくアジアに多いがんであり、以前より日本がその診断治療においてリーダーシップをとってきました。2001年3月に日本胃癌学会は治療ガイドラインを作成し、胃がん進行度に応じた治療法が選択されるようになりました。当院においてもガイドラインに沿いつつ、内視鏡治療適応外である胃がん(早期がんだけでなく進行がんを含める)に対して、可能な限り低侵襲な腹腔鏡下胃切除術もしくはダヴィンチによるロボット支援手術を行っています。また個人の状態や残胃がん、拡大リンパ節郭清が必要な場合は、安全を考慮して開腹手術を行うこともあります。(図中のTは胃がんの深さ、Nはリンパ節転移、Mは遠隔転移を意味しています。詳細は胃がんについてを参照ください。)
開腹手術
腹腔鏡手術
ロボット支援手術
がんの存在部位や進行度により、胃切除の範囲ならびにリンパ節郭清範囲が変わります。再建法が異なります。
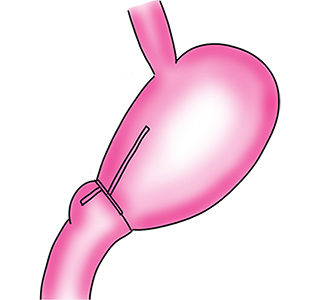
Billroth I法再建:病変が前庭部
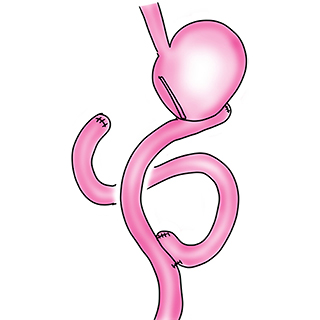
Roux-en-Y法再建:病変が胃体部
Billroth Roux-en-Y法再建

食道残胃吻合(mSOFY法 観音開き再建法):食道浸潤なし-軽度
mSOFY法
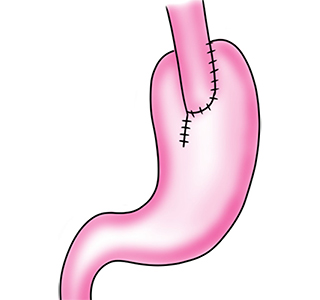
観音開き再建法
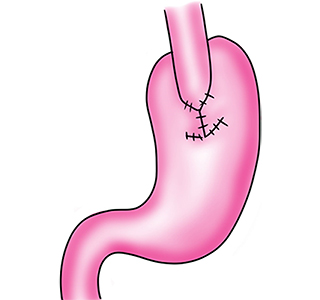
ダブルトラクト法:食道浸潤高度
術後は再発や二次がんを早期発見するため、定期的に外来を受診していただき、上部消化管内視鏡やCT検査を行います。また、体重減少や下痢など胃切除に伴う障害(胃切除後障害)への対応、栄養管理を行います。通常、5年間のフォローアップ期間があります。
Stage Iの胃がんは再発の可能性が極めて低いため、追加治療は行っていませんが、Stage II、IIIでは再発する可能性があり、追加治療が推奨されています。追加治療のうち、体内に残っているかもしれない目に見えないがん細胞を抗がん剤で抑え再発を未然に防ごうという治療のことを術後補助化学療法といいます。Stage IIに対してはティーエスワン®の内服を、Stage III症例に対してはティーエスワン®の内服または5-FU系抗がん剤(ティーエスワン®またはゼローダ®)と注射薬(ドセタキセル®またはオキサリプラチン®)の併用療法を、術後の全身状態を考慮し選択して行っています。
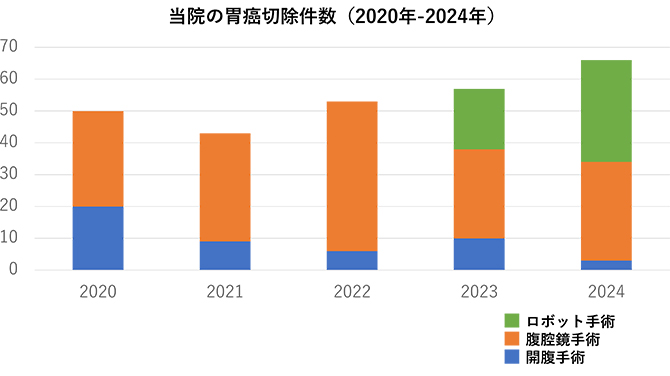
2020年以降、新型コロナウイルス感染症による影響から、当院でも胃がん手術症例数の減少を認めましたが、2022年に入り手術件数も少しずつ戻りつつあります。当院の特徴としては、低侵襲の腹腔鏡手術に力を入れており、年々割合が増加しています。2023年4月よりロボット手術を開始しており、さらに低侵襲手術が増加するものと予測しています。当院の入院期間の幽門側胃切除で12.7日(全国平均17日)、胃全摘で12.8日(全国平均21日)であり、早い社会復帰が見込まれます。
今後、胃癌の罹患率はさらに減少することが予想される一方で、その治療内容は高度化・多様化・専門化してきています。このような現状を踏まえ、今後も質の高い胃癌治療を広く社会に提供する目的で2023年に発足した日本胃癌学会の施設認定制度において、当院は日本胃癌学会認定施設(A)に認定されました。認定施設(A)では胃癌登録を行っていること、迅速病理・細胞診などの診療体制を有すること、胃癌学会会員、消化器外科学会、消化器内視鏡学会、臨床腫瘍学会、病理学会などの専門医の常駐、さらに学会参加・発表などの学術実績、外科手術、内視鏡切除、化学療法の診療実績がまんべんなく行われていることが条件として求められています。引き続き、地域の胃がん治療の中核病院として、患者さんを中心とした、体に優しく高い根治性を目指した最新の治療を提供していきます。
2023年度よりダヴィンチによるロボット支援手術を開始しました。ロボット手術の何よりの利点は、鉗子の関節がヒトの手のように自由に動き、従来の腹腔鏡手術のような動作制限がない点や、手ブレ防止機能や高精細3D画像により、腹腔鏡手術よりも繊細な動作が可能な点です。胃がんにおいては腹腔鏡手術と比較し合併症(膵液瘻など)を低減されることが報告されており、よりきれいな切除ができることが期待されています。
生活様式の変化による若年者のヘリコバクターピロリ感染率の低下により、胃がんの罹患率や死亡率は減少傾向にあります。しかし、内訳をみると75歳以上の高齢者の割合が非常に高くなっています。そのような現状で、高齢者でも負担の少ない腹腔鏡手術・ロボット支援手術を積極的に行い、ADLを極力落とさないように取り組んでいます。
通常の白色光観察に加えて、色素内視鏡、画像強調観察/拡大内視鏡、超音波内視鏡などを使用し、胃癌の存在診断、質的診断(生検による組織診断)、範囲診断、深達度診断などを行うことで、最適な治療方針を決定します。
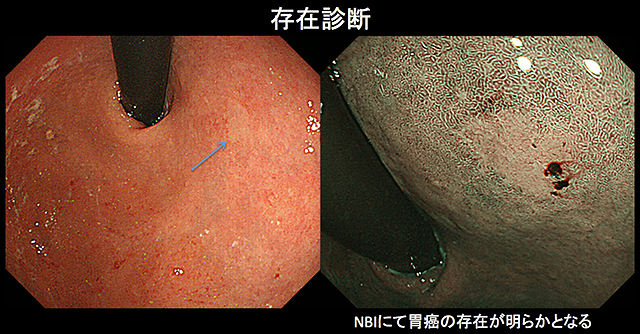
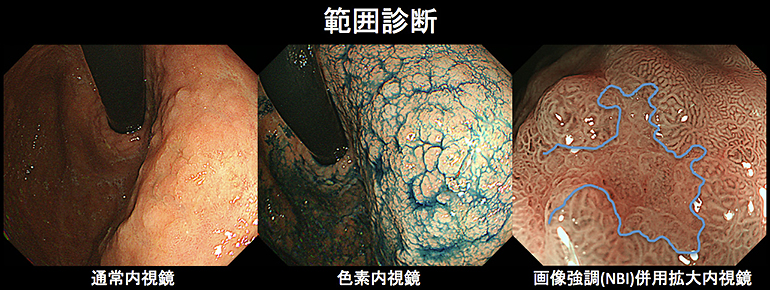
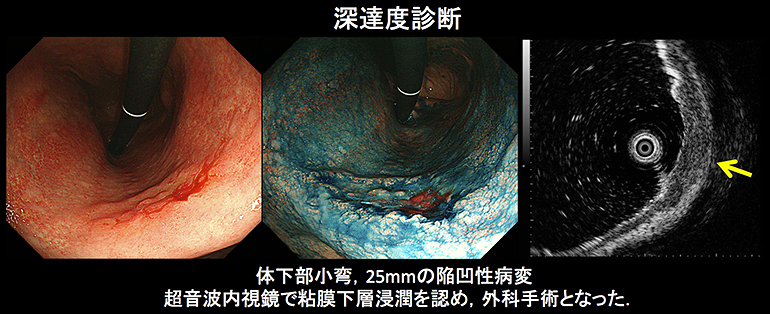
早期胃癌に対する内視鏡治療は局所的な治療であり、リンパ節転移の可能性が極めて低く、腫瘍が一括切除できる大きさと部位にある病変が対象となります。具体的には「2cm以下の粘膜内癌(cT1a)、分化型癌、潰瘍なし」、「2cmを超える粘膜内癌(cT1a)、分化型癌、潰瘍なし」、「3cm以下の粘膜内癌(cT1a)、分化型癌、潰瘍あり」が絶対適応病変で、「2cm以下の粘膜内癌(cT1a)、未分化型癌、潰瘍なし」が適応拡大病変となっています。(胃癌診療ガイドライン2018年第5版)
内視鏡的粘膜下層剥離術(ESD;endoscopic submucosal dissection)を行うことで、従来の治療法(内視鏡的粘膜切除術 EMR;endoscopic mucosal resection)では切除困難であったサイズの大きい腫瘍や、潰瘍瘢痕を伴う例などでも一括切除可能になりました。
一括切除率(病変が一括で切除された症例):99.6%
完全一括摘除率(病変が一括切除され、かつ切除断端が陰性の症例):99.0%
後出血率:3.9%
穿孔率:1.4%
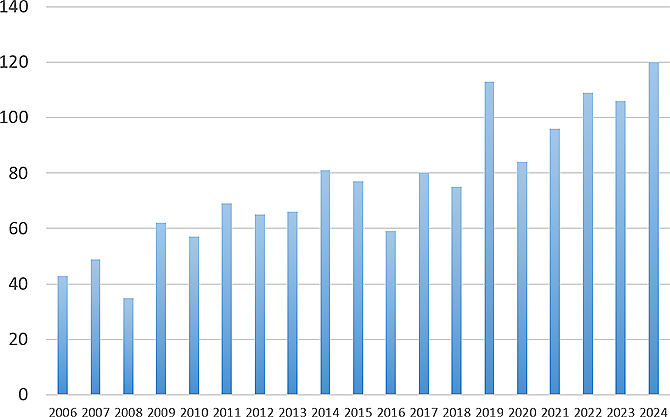
当院胃ESD件数
PAGE TOP