精巣腫瘍(精巣がん)
精巣はどんな臓器ですか?
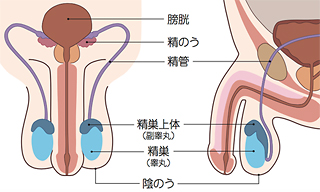
精巣(せいそう)は、男性の股間の陰のう内部にある卵形をした臓器です。左右に1つずつあって、睾丸(こうがん)とも呼ばれています。
精巣には、精子と男性ホルモンを産生する働きがあり、生殖行為に関して重要な役割を担っています。
この精巣に発生する腫瘍が精巣腫瘍(精巣がん)です。
精巣腫瘍の特徴は何ですか?
精巣がんの発生率は10万人当たり1~2人で、非常にまれな腫瘍です。
20歳代後半~30歳代にかけて発症のピークがあり、若年者に多く、実際、同年代の男性がかかる数の最も多い固形がんが精巣腫瘍です。
危険因子
- 停留精巣(乳幼児期に精巣が陰のう内に納まっていない状態:2~8倍)
- 家族に精巣がんの方がいること(4~10倍)
- 対側の精巣がんの既往(25倍)
- 精巣の発生異常や外傷
- 性的早熟化
精巣腫瘍の症状は何ですか?
痛みを伴わない片側の精巣内の硬いしこり(硬結)、腫れで発見されることが多いです。腫瘍が大きくなると、精巣の痛みや下腹部の不快感を伴うことがあります。
広範囲に転移が出現すると、腰痛や腹痛、呼吸困難、息切れ、血痰、首のリンパ節の腫れ、体重減少、腫瘍の産生するホルモンの影響による乳首の痛みや腫れなどが生じることがあります。
年齢的に働き盛りの人が多く(20歳代後半から30歳代)、陰部の病気であるため羞恥心のため、医療機関を受診することが遅くなることがあります。早期に発見し治療すれば予後のよい病気なので、気になる症状があれば早めの受診をお勧めします。
検査はどんなものがありますか?
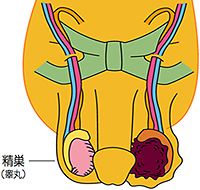
触診
精巣腫瘍が存在する場合、片方の精巣に痛みを伴わない硬いしこり(硬結)や腫れがみられたり、左右の精巣の大きさの違いなどがみられます。
精巣に硬いしこり(硬結)、腫れ、または大きさの左右差を認めた場合、痛みの有無に関わらず、医療機関への受診をお勧めします。
腫瘍マーカー
精巣がんには、AFP(アルファ胎児性蛋白)、h-CGβ(h-CGβサブユニット)、LDH(乳酸脱水素酵素)などの腫瘍マーカーがあります。
LDHは非特異的なマーカーですが、セミノーマで80%、非セミノーマで60%に高値になると言われ、診断や治療効果の目安となります。
| AFP | β-hCG | |
|---|---|---|
| 生理的産生部位 | 胎児(卵⻩嚢)肝 | 絨毛上皮 |
| 血中半減期 | 5~7日 | 1~2日 |
| 上昇しうる組織型 | 卵⻩嚢腫瘍、胎児性癌 | 絨毛癌(100%)、胎児性癌(40~60%)、 セミノーマ(10%) |
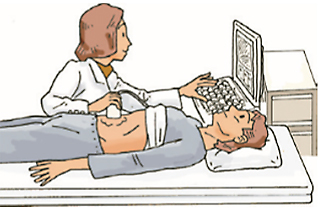
超音波検査
超音波検査では、陰嚢の表面に超音波を当てて臓器から返ってくる反射の様子を画像にすることで精巣の内部を観察します。
多くの場合、超音波検査によって精巣内の腫瘍は推測可能です。血液の流れがわかるカラードップラー超音波検査では、腫瘍の血流についても調べることができます。しかし、病理組織学的な診断が最終診断となります。
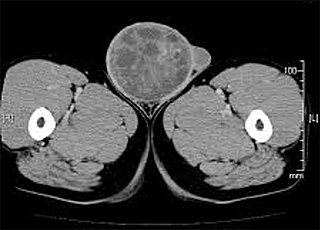
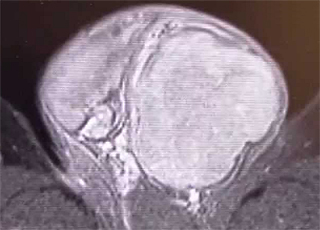
MRI、CT、PET-CT検査
MRIやCT検査、骨シンチグラフィーなどを用いてリンパ節や骨を含めた遠隔転移の有無を診断します。
最近ではPET-CT検査が小さながんの検出や治療後の残存の検索に役立つとする報告もありますが、がんの種類により有用性は異なると言われています。
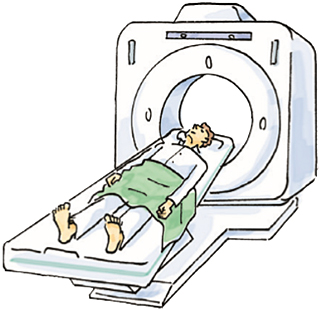
CT(右精巣腫瘍)
MRI(左精巣腫瘍)
精巣腫瘍にはどんな種類があるのですか?
精巣腫瘍の9割は胚細胞腫瘍であり、さらにセミノーマ(精上皮腫)と非セミノーマ(非精上皮腫)に分類されます。セミノーマか非セミノーマかを診断することはその後の治療方針の決定する上で非常に重要です。
- セミノーマ(精上皮腫):一般的に放射線療法・化学療法の両者が治療に有効であり、非セミノーマと比較して予後は良好です。
- 非セミノーマ(非精上皮腫):腫瘍のもととなった組織の種類によって胎児性癌、卵黄嚢腫、絨毛癌、奇形腫などがあります。
精巣腫瘍の病期は?
病期とは、腫瘍(がん)の進行の程度を示す言葉です。病期は、腫瘍の大きさや周辺の組織のどこまで広がっているか、リンパ節や別の臓器への転移があるかどうかによって決まります。
精巣腫瘍の場合、病期によって治療方法が異なりますが、転移がある場合でも病理診断が重要となります。
精巣腫瘍の病期分類
| Ⅰ期 | 転移がない | |
| Ⅱ期 | 横隔膜以下のリンパ節にのみ転移がある | |
| ⅡA | 後腹膜転移巣が5cm未満 | |
| ⅡB | 後腹膜転移巣が5cm以上 | |
| Ⅲ期 | 遠隔転移 | |
| Ⅲ0 | 腫瘍マーカーが陽性であるが、転移巣不明 | |
| ⅢA | 横隔膜以上のリンパ節に転移がある | |
| ⅢB | 肺に転移がある | |
| B1 | 片側の肺の転移が4個以下かつ2cm未満 | |
| B2 | 片側の肺の転移が5個以上または2cm以上 | |
| ⅢC | 肺以外の臓器にも転移がある | |
国際胚細胞癌共同研究グループ(IGCCCG)分類
| 予後良好 | |
| 非セミノーマ | セミノーマ |
| 肺以外の臓器転移がない かつAFP < 1,000ng/ml かつhCG < 5,000IU/L かつLDH < 1.5×正常上限値 | 肺以外の臓器転移がない かつAFPは正常範囲内 hCG、LDHは問わない |
| 予後中程度 | |
| 非セミノーマ | セミノーマ |
| 肺以外の臓器転移がない かつ1,000ng/ml ≦ AFP ≦ 10,000ng/ml かつ5,000IU/L ≦ hCG ≦ 50,000IU/L または1.5×正常上限値 ≦ LDH ≦ 10×正常上限値 | 肺以外の臓器転移がある かつAFPは正常範囲内 hCG、LDHは問わない |
| 予後不良 | |
| 非セミノーマ | セミノーマ |
| 肺以外の臓器転移がある またはAFP > 10,000ng/ml またはhCG > 50,000IU/L またはLDH > 10×正常上限値 | 該当なし |
治療方針の決定に有用であることが多いことから、画像診断などでわかる腫瘍の広がりに加えて、腫瘍マーカーの値も含めるIGCCCG分類が用いられています。
精巣腫瘍の治療方針の選択方法は?
精巣腫瘍の治療方針
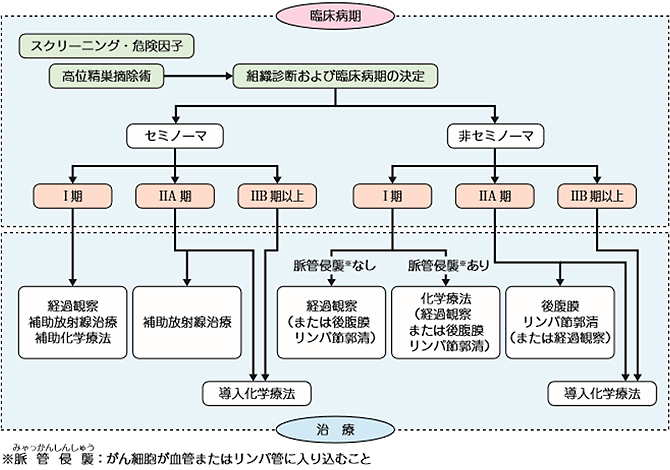
精巣腫瘍が強く疑われる場合、基本的には患側の精巣を摘出する手術を行います。手術で取り出した組織を顕微鏡で調べる(病理診断)と同時にCTなどの画像診断によって、腫瘍の種類と病期を確定します。それらの情報をもとに治療選択を行っていきます。
手術療法
1.高位精巣摘除術
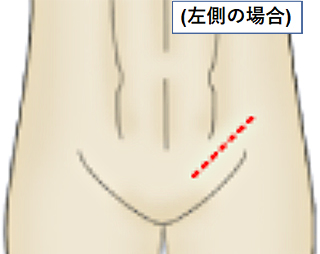
精巣腫瘍を強く疑う場合、基本的に全員に実施される手術です。精巣は血管と精子の通る精管が束になった精索という管でお腹の中とつながっています。精巣がんは、この精索を通り転移することが多く、精巣を摘出する際には陰嚢内の精巣だけでなく、精巣につながっている精索の上の方まで取り除きます。
そのため、摘出する側の下腹部の鼠径部を切って手術を行います。この手術方式を高位精巣摘除術といいます。
高位精巣摘除術の範囲
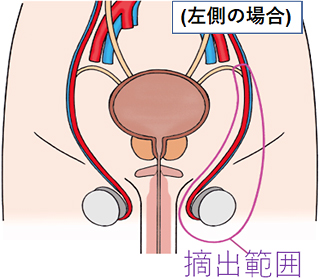
皮膚切開の部位
2.後腹膜リンパ節郭清
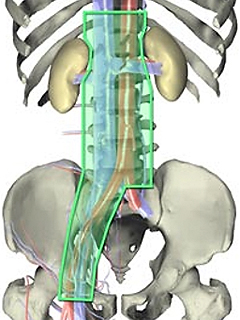
後腹膜リンパ節とは、お腹の大血管周囲にあるリンパ節です。精巣腫瘍は始めにこのリンパ節に転移を起こすことが多いため、転移のないⅠ期の場合でも、再発を防ぐ目的でこの部分のリンパ節とその周りの組織を取り去る手術が行われることがあります。
最初から後腹膜リンパ節に転移がある場合、化学療法によってがん細胞を十分に死滅させ、腫瘍マーカーが正常となってからこの手術を実施します。
後腹膜リンパ節郭清の範囲
(右精巣腫瘍の場合)
3.転移巣切除術
精巣腫瘍は早期に肺に転移することもありますし、後腹膜リンパ節や脳、肝臓へ転移を認めることもあります。セミノーマの場合、化学療法や放射線治療の追加で転移巣を含めて完治することがあります。
しかし、非セミノーマの場合は異なります。化学療法でがん細胞を死滅させても、画像診断で転移が残存していた場合は、転移巣から再発してくる可能性が高いので、可能な限り残存するリンパ節転移(後腹膜リンパ節郭清術)や転移巣を摘出した方がよいとされています。
化学療法
明らかな転移のないⅠ期でも再発の可能性が高い場合や転移のあるⅡ期以上の多くは、化学療法による治療が行われます。
精巣腫瘍は化学療法の効果が非常に高い腫瘍の一つとされ、転移のある場合でも化学療法を中心とした集学的治療により根治が期待できる数少ない悪性腫瘍の一つです。
化学療法の種類
1.BEP療法(B;ブレオマイシン、E;エトポシド、P;シスプラチン)
進行性精巣腫瘍の初回化学療法における標準治療です。1コース3週間で、2コース目以降はこの投与方法の繰り返しとなります。副作用が強い場合にはブレオマイシンの投与を中止したEP療法を行う場合もあります。
投与スケジュール
| 薬品名 | 1day | 2day | 3day | 4day | 5day | 9day | 16day | 21day |
| ブレオマイシン B | ○ | ○ | ○ | |||||
| エトポシド E | ○ | ○ | ○ | ○ | ○ | |||
| シスプラチン P | ○ | ○ | ○ | ○ | ○ |
2.VIP療法(V;エトポシド、I;イホスファミド、P;シスプラチン)
BEP療法で副作用が強かった場合、もしくはBEP療法のみでは完全寛解にならなかった場合に選択されます。1コース3週間で、2コース目以降はこの投与方法の繰り返しとなります。
投与スケジュール
| 薬品名 | 1day | 2day | 3day | 4day | 5day |
| エトポシド V | ○ | ○ | ○ | ○ | ○ |
| イホスファミド I | ○ | ○ | ○ | ○ | ○ |
| シスプラチン P | ○ | ○ | ○ | ○ | ○ |
化学療法の副作用
化学療法は、がん細胞だけでなく正常な細胞にも影響を及ぼします。
主な副作用としては以下のものがあります。
・食欲不振(味覚変化)・嘔吐・吐き気 ・口内炎・下痢・好中球減少
・感染症・脱毛・爪、皮膚の変色・腎機能障害、肝機能障害・不妊症
多くの副作用は治療を終了あるいは中止することによって改善します。副作用が著しい場合、治療の変更や休止、中断などを検討することもあります。
放射線治療
腫瘍に放射線を当てることで腫瘍細胞を傷害し、腫瘍を小さくする治療です。
1.セミノーマ(精上皮腫)
放射線治療が特に有効で、Ⅰ期のセミノーマの再発予防のためとⅡ期のセミノーマの比較的小さなリンパ節転移に対して行われることがあります。
2.非セミノーマ(非精上皮腫)
放射線治療の効果があまり期待できないため、初期治療として選択されることはありません。
治療が終わったあとはどうするの?
治療を行った後も再発、転移が出現する危険性はあります。そのため、定期的な、長期間にわたる通院が必要です。
当初の腫瘍の病期分類が高いほど、IGCCCG分類の予後因子が高いほど、頻繁、かつ長期的な通院や検査が必要であり、腫瘍マーカー、CT検査などを定期的に行っていきます。


決してご自分の判断で通院や検査を中断しないでください。
精巣腫瘍の治療をしても子供はできるの?
がんのある側の精巣を摘出しても反対側は温存されるので、造精機能(精子を作り出す機能)は維持されます。しかし、術後に抗がん化学療法や放射線治療を行う場合、造精機が低下し、妊娠しにくくなったり、妊娠できなくなることがあります。
抗がん化学療法の場合、最低2年は正常な精子はできなくなるとされ、造精機能が完全に失われることもあります。それらの回避法として精子の凍結保存という方法があります。
採取した精子を、特殊な方法で数年間凍結保存することは可能で、将来必要な場合に体外受精に使用することができます(凍結、更新には、費用が必要です)。
当院は、がん患者さんの妊孕性温存を積極的に行っています。
精子凍結保存をご希望の場合、担当医にご相談ください。








