内視鏡内科
診療科紹介
消化器センターの概要 - (消化器・胆膵内科、消化器・肝臓内科と共通の内容です。)
当科は消化器センターの構成科であり、消化器・胆膵内科、消化器・肝臓内科、内視鏡内科は共同で、衣食住の食に関する臓器の病気を担当しています。つまり食物の通り道である食道から胃、十二指腸、小腸(空腸、回腸)、大腸、直腸までの消化管と、食物の消化吸収代謝に関する肝臓、膵臓、胆嚢・胆道、これら消化器の病気(消化器疾患)を担当しています。消化器疾患は病気が非常に多く、そのため検査も多種多様にわたり、一方で専門的技術を必要とします。
近年の内視鏡手術の増加に対応するため、消化器・胆膵内科3名、消化器・肝臓内科3名と内視鏡内科5名の計11名の専門医と4名の診療医(うち後期研修医3名)の15名の医師により共同で外来・入院診療を行っています。ただし入院診療においては、消化器・胆膵内科、消化器・肝臓内科、内視鏡内科の指導医の専門性もあり、消化器・胆膵内科所属指導医が主として胆嚢、胆道、膵疾患を、消化器・肝臓内科所属指導医が主として肝疾患を、内視鏡内科所属指導医が主として消化管疾患を担当しています。
また、特に手術適応消化器がん症例に対しては、早期に手術を行うため、受診された時点より当院消化器外科医と情報を共有する体制をとっています。
令和元年5月からは、消化器センターが発足し、肝疾患、胆嚢・胆道・膵疾患は南5病棟、消化管疾患は南4病棟とし、内科医と外科医が同一病棟で仕事する体制となっており、連携がより強化されています。
対象疾患(対象とする疾患や症状)
消化器・胆膵内科:主として胆嚢、胆道、膵疾患
消化器・肝臓内科:主として肝疾患
内視鏡内科:主として消化管疾患
診療内容
腹部超音波検査も内視鏡検査と同様に月曜日から金曜日まで毎日行っています。さらに消化器・胆膵内科、消化器・肝臓内科、内視鏡内科より医師を毎日1人以上配置し、臨床研究検査科の超音波検査士と共同で検査を行っています。これにより肝胆膵・消化管疾患の高度な専門性の要望にも対応しています。
腹部CT、MRI検査は当院放射線診断科において高精度の機器を用いて行っています。その診断は、放射線診断科専門医と、消化器内科・消化器内視鏡科専門医による2重の診断(ダブルチェック)となっています。
》》 消化管内視鏡診断・治療
潰瘍性大腸炎、クローン病などの炎症性腸疾患は、一般の薬物療法のほか、経腸栄養法、ステロイド強力静注療法、免疫調節剤(アザチオプリン、タクロリムス)療法、分子標的薬(インフリキシマブ、アダリムマブ、ウステキヌマブ、ゴリムマブ、ベドリズマブ、トファシチニブ、フィルゴチニブ、ウパダシチニブ、リサンキズマブ、ミリキズマブ)療法、白血球除去(GCAP)療法などの多種類の治療法を適切に使用して、一人一人の病態に応じた治療を行っています。専門外来が水曜日と金曜日に開設されており、最新の治療をご提案しています。入院では看護師、薬剤師、栄養士、ソーシャルワーカーと協力し、食事、生活、服薬などのチーム医療を推進しています。
また、腹部手術後の患者さんに対する治療や、血液透析・他疾患の併存といった高度な治療技術が必要とされる患者さんに対する治療も積極的に行っています。一般外来診療においては、月曜日から金曜日の毎日、胆膵専門医が外来を担当しており、専門性の高い疾患に対しても診療を行っています。
すい臓がんの治療成績の向上のためには早期発見が鍵となるため、早期発見を目的とした「Hi-PEACEプロジェクト」(https://www.pref.hiroshima.lg.jp/site/pancreas-cancer/)が広島県・医師会・広島大学を中心として立ち上げられました。すい臓がんのリスク因子をお持ちの患者さんや、膵のう胞・膵管拡張などの患者さんがおられましたら、遠慮なくご紹介ください。
近年では、生活習慣病を背景とした非アルコール性脂肪性肝疾患や肝がんが増加しています。肝がん治療では、肝臓外科、放射線診断科、放射線治療科、臨床腫瘍科などとも緊密に連携し、切除、局所壊死療法、肝動脈化学塞栓術、免疫療法、分子標的薬など、病態に応じた最適な肝がん診療を実践しています。
また、最近、肝臓学会から、ALT(GPT)>30の患者さんにおける肝疾患の精査が推奨されています。月曜日から金曜日まで毎日、午前・午後、肝臓専門医が外来を担当していますので、いつでもご紹介いただければと思います。進行肝がん、急性肝障害、慢性肝不全急性憎悪など、専門性の高い緊急例に対しても、24時間対応できる診療体制をとっています。
スタッフ紹介

平賀 裕子
日本消化器病学会専門医・指導医・学会評議員
日本消化器内視鏡学会専門医・指導医・学術評議員
臨床研修指導医養成講習会修了

神野 大輔
日本消化器内視鏡学会専門医・指導医・中国支部評議員
日本消化器病学会専門医
日本超音波医学会専門医・指導医

林 亮平
日本消化器内視鏡学会専門医・指導医・中国支部評議員
日本消化器病学会専門医・指導医
日本炎症性腸疾患学会専門医・指導医

井川 敦
日本消化器内視鏡学会専門医・指導医
日本消化器病学会専門医・指導医
日本カプセル内視鏡学会認定医
日本消化管学会専門医・指導医

二宮 悠樹

福永 清

渡邉 千之
日本消化器病学会専門医・指導医・学会評議員
日本消化器内視鏡学会専門医・指導医・学術評議員
広島大学医学部臨床教授
臨床研修指導医養成講習会修了
実績紹介
令和6年(2024)年実績
- 上部消化管内視鏡検査4,264件,大腸内視鏡検査2,764件,ERCP626件,超音波内視鏡937件,カプセル内視鏡46件の検査を行っています。
- 消化管腫瘍の内視鏡治療は食道・胃166件,大腸722件で,大腸ポリープの日帰り手術は530件でした。
- その他消化管狭窄に対する拡張術134件,消化管出血(静脈瘤破裂も含む)の止血術259件,消化管のステント留置術26件などを行いました。
- 炎症性腸疾患の外来通院患者数は,潰瘍性大腸炎226人,クローン病102人でした。
内視鏡検査件数の推移
| 年 | 上部内視鏡 | 下部内視鏡 | ERCP | カプセル 内視鏡 | 合計総数 | ||||
| 総数 | 内視鏡的 粘膜下層 剥離術 (ESD) | 超音波 内視鏡 (専用機) | 総数 | 内視鏡的 粘膜下層 剥離術 (ESD) | 内視鏡的 ポリープ 切除術 | ||||
| 平成30 (2018) | 4,430 | 84 | 699 | 3,438 | 61 | 630 | 837 | 33 | 8,738 |
| 令和元 (2019) | 4,537 | 139 | 734 | 3,470 | 77 | 722 | 826 | 30 | 8,863 |
| 令和2 (2020) | 4,095 | 104 | 763 | 2,883 | 85 | 591 | 855 | 24 | 7,857 |
| 令和3 (2021) | 4,302 | 127 | 819 | 2,971 | 77 | 639 | 782 | 47 | 8,102 |
| 令和4 (2022) | 4,141 | 137 | 869 | 2,939 | 125 | 588 | 784 | 45 | 7,909 |
| 令和5 (2023) | 4,105 | 134 | 912 | 2,928 | 111 | 639 | 747 | 48 | 7,828 |
| 令和6 (2024) | 4,264 | 138 | 875 | 2,764 | 121 | 601 | 626 | 45 | 7,700 |
教育・研修活動、認定施設
教育・研修活動
- 臨床研修指定病院として、内科研修の消化器・胆膵内科、消化器・肝臓内科、内視鏡内科の研修を受け入れています。
- 日本内科学会、日本消化器病学会、日本消化器内視鏡学会、日本肝臓学会、日本カプセル内視鏡学会の認定施設として若手医師の教育を行うほか、積極的に参加・発表・論文投稿などの学会活動を行っています。また同時に、若い医師に対して上記学会の専門医の資格が習得できるように、さらにコメディカルにおいても内視鏡認定技師の資格が取得できるように育成、教育を行っています。
- 消化器・胆膵内科、消化器・肝臓内科、内視鏡内科合同カンファレンスを週1回(水曜日)、胆膵内科カンファレンスを週1回(火曜日)、内視鏡カンファレンスを週1回(金曜日)、内視鏡画像診断の読影を平日毎日行っています。院内キャンサーボードとして、消化器・乳腺・移植外科、放射線診断科、放射線治療科、臨床研究検査科(病理)、臨床腫瘍科、緩和ケア科などとの院内癌カンファレンスを週1回(水曜日)、胆膵内科・外科合同カンファレンスを週1回(木曜日)、胆膵疾患手術検討会を消化器内科、消化器外科、臨床研究検査科と月1回行っています。
外来診療担当医表
予約のない方 8:30~11:15
消化器・胆膵内科/消化器・肝臓内科/内視鏡内科
* 紹介枠がある外来
| 受付 | 診察室 | 区分 | 月 | 火 | 水 | 木 | 金 |
|---|---|---|---|---|---|---|---|
| A | 2 | 午前 | 松尾(奈)* | 江郷* | 林* | ||
| 午後 | |||||||
| 13 | 午前 | 二宮* | 平賀* | 林* | 神野* | 井川* | |
| 午後 | |||||||
| 14 | 午前 | 山下* | 芹川* | 佐々木* | 佐々木* | 芹川* | |
| 午後 | |||||||
| 15 | 午前 | 小坂* | 中原(隆)* | 相方* | 中原(隆)* | 相方* | |
| 午後 | 相方* | 相方* |
消化管内視鏡診断・治療
内視鏡とは
内視鏡検査とは先端に小型カメラ(CCD)を内蔵した太さ1cm程の細長い管を口あるいは肛門より挿入し、食道、胃、十二指腸や大腸の内部を観察し、診断することです。内視鏡治療は1970年代から行われるようになり、当初は消化管の良性腫瘍(ポリープ)を中心に行っていました。内視鏡の進歩とともに種々の治療用器具も開発され、2000年以降は胃や食道、大腸の早期がんに対する治療が積極的に行われるようになってきました。
内視鏡によるがんの診断
一般的ながんの症状としてあげられるのは、食欲不振、腹痛といった腹部症状がありますが、これらは主に進行がんで起こるもので、早期がんでは症状はほとんどありません。従って早期の病変を発見するためには、症状があるときだけでなく、症状がない場合でも積極的に検査・検診(胃がん検診、大腸がん検診)を受けることが必要です。
検診で異常を指摘されたら、内視鏡検査を受けてください。内視鏡検査では、がんの有無、その他病変の有無を観察します。がんが疑われた場合、組織生検(組織の一部を採取し病理医が『がん』かどうかを診断)を行います。診断には胃と大腸ではグループ分類が用いられます。グループ分類は『1』から『5』まであります。『1』は異常なし、『5』はがんです。『4』はがんの疑いがあるものです。患者さんの中には「グループ5」でしたと説明すると進行度分類(次項参照)と混同されもう助からないと思われる方がおられます。診断に用いるグループ分類はあくまで『がん』か『がんでない』かを診断するものですので混同しないようにしてください。
内視鏡検査はつらい検査と思っておられる方もおられますが、鎮静下(半分眠った状態)での検査も行っています。検査予約時に申し出ていただければ、楽に検査を受けていただけます。
グループ分類(胃および大腸)
がんの進行度
進行度分類(Stage分類)はがんの進み具合を表す分類で、T(がんの深達度)とN(リンパ節転移の有無)、M(遠隔転移の有無)で決定します。進行度から治療方針(内視鏡治療、外科手術、抗がん剤治療、緩和ケアなど)を決定します。進行度はがんの発生する部位により多少異なります。食道と大腸は0~IV、胃はI~IVまであり、数字が増えるに従い進行したがんとなります。内視鏡治療が行えるがんは、食道は進行度0の一部、胃は進行度IAの一部、大腸は進行度0~Iの一部です。各進行度分類の黄色い枠の部分です。
食道がん【食道癌取扱い規約(2015年10月 第11版)】
食道がんの深さ(壁深達度)
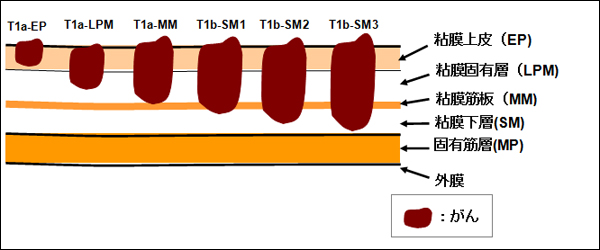
- T1a:がんが粘膜内にとどまるもの
- T1a-EP:がんが粘膜上皮内にとどまるもの
- T1a-LPM:がんが粘膜固有層にとどまるもの
- T1a-MM:がんが粘膜筋板に達するもの
- T1b:がんが粘膜下層(SM)にとどまるもの
- T2:がんが固有筋層(MP)にとどまるもの
- T3:がんが食道外膜に浸潤しているもの
- T4:がんが食道周囲臓器に浸潤しているもの
食道がん進行度分類(stage分類)
| N0 | N1 | N2 | N3 | N4 | M1 | |
|---|---|---|---|---|---|---|
| T1a | 0 | I | Ⅱ | Ⅲ | Ⅳa | Ⅳb |
| T1b | I | Ⅱ | Ⅱ | Ⅲ | Ⅳa | Ⅳb |
| T2 | Ⅱ | Ⅱ | Ⅲ | Ⅲ | Ⅳa | Ⅳb |
| T3 | Ⅱ | Ⅲ | Ⅲ | Ⅲ | Ⅳa | Ⅳb |
| T4a | Ⅲ | Ⅲ | Ⅲ | Ⅲ | Ⅳa | Ⅳb |
| T4b | Ⅳa | Ⅳa | Ⅳa | Ⅳa | Ⅳa | Ⅳb |
N:リンパ節転移の有無(N0:転移無し、N1-4:転移あり)
M:遠隔臓器(肺や肝臓、骨など)転移の有無(M0:転移なし、M1:転移あり)
胃がん【胃癌取扱い規約(2017年10月 第15版)】
胃がんの深さ(壁深達度)
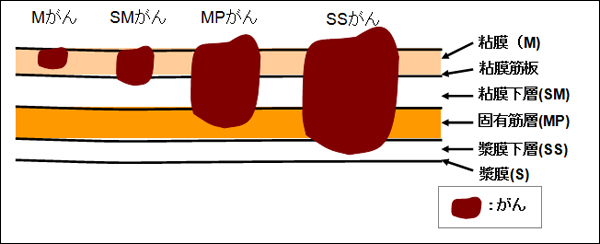
- T1:がんが粘膜または粘膜下層にとどまるもの
- T1a:がんが粘膜にとどまるもの(M)
- T1b:がんが粘膜下層にとどまるもの(SM)
- T2:がんが固有筋層にとどまるもの(MP)
- T3:がんが漿膜下層にとどまるもの(SS)
- T4:がんの浸潤が漿膜表面に接しているかまたは露出、あるいは多臓器におよぶもの
- T4a:がんが漿膜表面に接しているか、またはこれを破って腹腔に露出しているもの(SE)
- T4b:がんが直接他臓器まで及ぶもの(SI)
胃がん進行度分類(stage分類)
| N0リンパ節 転移なし |
N1 2個以下 |
N2 3-6個 |
N3a 7-15個 |
N3b 16個以上 |
M1 他臓器に転移 |
|
|---|---|---|---|---|---|---|
| T1a | IA | IB | ⅡA | ⅡB | B | Ⅳ |
| T1b | IA | IB | ⅡA | ⅡB | B | Ⅳ |
| T2 | IB | ⅡA | ⅡB | ⅢA | B | Ⅳ |
| T3 | ⅡA | ⅡB | ⅢA | ⅢA | ⅢC | Ⅳ |
| T4a | ⅡB | ⅢA | ⅢA | ⅢC | ⅢC | Ⅳ |
| T4b | ⅢB | ⅢB | ⅢB | ⅢC | ⅢC | Ⅳ |
N:リンパ節転移の有無(N0:転移無し、N1-4:転移あり)
M:遠隔臓器(肺や肝臓、骨など)転移の有無(M0:転移なし、M1:転移あり)
大腸がん【大腸癌取扱い規約(2018年7月 第9版)】
大腸がんの深さ(壁深達度)
- Tis:がんが粘膜にとどまるもの
- T1:がんが粘膜下層にとどまるもの
- T2:がんが固有筋層にとどまるもの
- T3:がんが固有筋層を越えて浸潤している漿膜を有する部位では漿膜下層(SS)まで、漿膜を有しない部位では外膜(A)まで
- T4a:がんが漿膜表面に接しているか露出(SE)
- T4b:がんが直接他臓器に浸潤している(SI/AI)
大腸がん進行度分類(stage分類)
| N0リンパ節 転移なし |
N1 | N2a | N2b、N3 | M1 他臓器に転移 |
|
|---|---|---|---|---|---|
| T1a | 0 | - | - | - | - |
| T1b | I | Ⅲa | Ⅲa | Ⅲb | Ⅳ |
| T2 | I | Ⅲa | Ⅲb | Ⅲb | Ⅳ |
| T3 | Ⅱa | Ⅲb | Ⅲb | Ⅲc | Ⅳ |
| T4a | Ⅱb | Ⅲb | Ⅲc | Ⅲc | Ⅳ |
| T4b | Ⅱc | Ⅲc | Ⅲc | Ⅲc | Ⅳ |
N:リンパ節転移の有無(N0:転移無し、N1-4:転移あり)
M:遠隔臓器(肺や肝臓、骨など)転移の有無(M0:転移なし、M1:転移あり)
内視鏡治療ができるがん
ガイドラインでは「内視鏡治療の適応はリンパ節転移の可能性が極めて低くがんが一括切除できる大きさと部位にあること」とされています。内視鏡治療は食道や胃、大腸の内側からがんを切除します。切除できる深さは粘膜下層までで(図1、図2)、リンパ節など消化管(食道や胃、大腸)の外側の病変の治療はできません。そのためがんが粘膜下層に深く浸潤している場合やリンパ節などに転移している場合(リンパ節転移の可能性がある病変など)は内視鏡治療の適応とはなりません。治療できるがんはリンパ節転移がなく、粘膜に限局したがんが主となります。各進行度分類の黄色い枠の部分の一部です。
食道がん、胃がん、大腸がんの内視鏡治療適応のガイドラインを以下に示します。専門用語もありますので詳しくは担当医に相談してください。
食道癌診療ガイドライン(2017年版)
内視鏡的切除の適応
壁深達度が粘膜層(T1a病変)
子宮頸がん・子宮体がん・卵巣がんなどの婦人科悪性腫瘍(婦人科がん)、卵巣腫瘍・子宮筋腫・子宮内膜症などの良性腫瘍、遺伝性腫瘍、老人に多い子宮や膀胱が下垂する骨盤臓器脱などの疾患を取り扱っています。
図1:食道がん深達度亜分類
深達度が浅いがん(表在がん)の分類です
図の左端から3つ目(T1a病変)までのがんが内視鏡治療の適応です。
胃癌治療ガイドライン(2018年1月)
内視鏡的切除の適応
「2cm以下の粘膜内癌(cT1a)、分化型癌、潰瘍なし」、「2cmを超える粘膜内癌(cT1a)、分化型癌、潰瘍なし」、「3cm以下の粘膜内癌(cT1a)、分化型癌、潰瘍あり」が絶対適応病変で、「2cm以下の粘膜内癌(cT1a)、未分化型癌、潰瘍なし」が適応拡大病変となっています。
大腸癌治療ガイドライン(2019年度版)
内視鏡的適除の適応基準
粘膜がん(Mがん)、粘膜下組織への軽度浸潤がん(SMがん)。
図2:胃がんおよび大腸がん深達度分類
Mがん(大腸ではSMがんの一部まで)が内視鏡治療の適応です。SMがんまでが早期癌で、MPがんから進行がんになります。
内視鏡治療の方法(図3、図4)
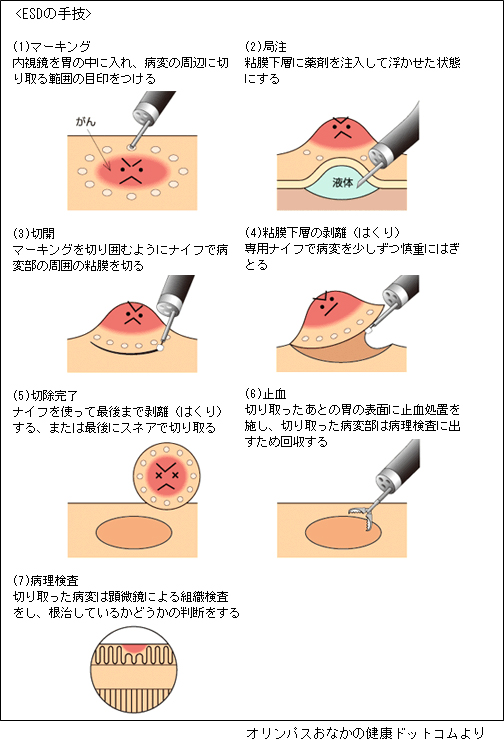
食道がん、胃がんでは内視鏡的粘膜下層剥離術(ESD)が治療の一般的な方法です。ESD(図3)は、がんの周囲に印(マーキング)を付けます。がんの下部の粘膜下層にヒアルロン酸や生理食塩水を注入しがんを浮き上がらせ、周辺を切開します。切開した部位からがんの下部の粘膜下層を剥いで行き、病変全体を切除します。がんを切除してできたきずあと(潰瘍)にある血管の止血処置を行います。切除病変を回収し、病理医が顕微鏡で診断(病理診断)を行います。
図3:内視鏡的粘膜下層剥離術(ESD)の方法
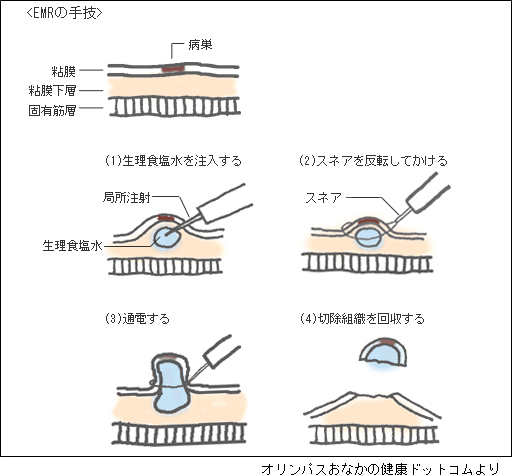
大腸がんは多くの場合内視鏡的粘膜切除術(EMR)を行います。EMR(図4)は、がんの下部の粘膜下層に生理食塩水やヒアルロン酸を注入しがんを浮き上がらせます。がんの周囲をスネアと呼ばれる円形状のワイアで締め、スネアに通電し切除します。切除病変を回収し、病理医が顕微鏡で診断(病理診断)を行います。病変によっては内視鏡的粘膜下層剥離術(ESD)も行います。大腸の場合一般的にはマーキングは行いません。
切除した病変の病理診断で、内視鏡治療だけで十分であった(治癒切除)かどうかの判定を行います。病理診断の結果追加治療が必要となる場合もあります。
図4:内視鏡的粘膜切除術(EMR)の方法
がんの内視鏡治療の原則は一括切除(図5、図6参照)です。EMRもESDも一括切除ができますが、切除できる大きさに差があります。EMRはスネアの大きさで切除できる病変の大きさが決まります。一般的には大きさ2cmまでの腫瘍の一括切除が可能です。ESDは周辺切開を行い、粘膜下層を剥離しますので2cm以上の病変でも一括切除ができます。治療時間はEMRがESDに比べ短時間で済みます。
図5:一括切除
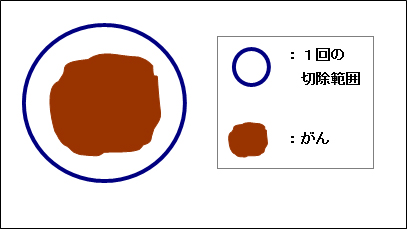
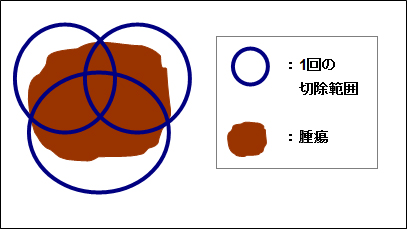
図6:分割切除
内視鏡治療ではESD、EMRとも高周波電源装置(電気メス、スネアなど)を用います。病変には血管も入り込んでおり、治療中、治療後に出血する危険性があります。心臓や脳などの病気でワーファリンなどの抗凝固薬や抗血小板薬を服用している方、不整脈で埋め込み型ペースメーカーを使われている方は必ず担当医師に相談して指示に従って下さい。
合併症には出血のほか、穿孔(食道、胃、大腸など消化管の壁に穴が開くこと)や腹膜炎などがあります。
おわりに
内視鏡検査は診断から治療まで行える検査であり、病変に直接アプローチできる方法です。内視鏡治療ができる状態でがんを発見することが重要です。そのために検診や内視鏡検査を定期的に受けていただければと思います。
また判らないことや不安がありましたら専門医にお気軽にお尋ね下さることをお勧めします。
内視鏡検査時の抗血栓薬(抗凝固薬、抗血小板薬)について
内視鏡とは
これまで、内視鏡検査時に、抗凝固薬(ワルファリンなど)や抗血小板薬(アスピリンやチエノピリジン誘導体など)を休薬して検査を行っていましたが、2012年7月日本消化器内視鏡学会から新たにガイドラインが出されました。
抗血栓薬の休薬は脳・心などの血管障害発生の危険性が増加するとされています。アスピリンの休薬は心血管障害、脳梗塞が約3倍に増加し、ワルファリンの休薬は100回につき1回の割合で血栓塞栓症が発症するとされています。
通常の内視鏡検査は検査による出血の危険性が少なく、これらの薬を休薬することなく施行可能とされました。
組織生検を行う場合、抗血小板薬のうち1剤のみの内服であれば、生検による出血の危険性が高くならないとされました。ワルファリン内服中の場合、血液検査でPT-INRが治療域であることを確認し、生検を行うことが推奨されています。抗凝固薬や抗血小板薬を複数内服されている場合には病状に応じ慎重に対処するようにとされました。
内視鏡治療時には手技による出血の危険度と内服薬の種類を考慮し、細かにガイドラインが定められています。
当院では新たなガイドラインに準じて検査・治療を行っています。内視鏡検査時には内服されている薬を担当医にお知らせ下さい。内視鏡治療時には、それぞれの病状に対応し、薬を調整しますのでご安心下さい。
(抗血栓薬服用者に対する消化器内視鏡診療ガイドライン:日本消化器内視鏡学会2012年7月)









